Герпетическая инфекция. Характеристика возбудителей. Микробиологическая диагностика. Специфическая профилактика.
Семейство Herpesviridae включает в себя крупных ДНК-содержащих оболочечных вирусов.
Данное семейство состоит из 3-х подсемейств, включающих 8 вирусов герпеса, патогенных для человека:
- подсемейство Aiphaherpesvirinae, включающее:
а) ГВЧ-1 (оральный герпес);
б) ГВЧ-2 (генитальный герпес);
в) ГВЧ-3 (ветряная оспа);
- подсемейство Betaherpesvirinae, включающее:
а) ГВЧ-5, или Цитомегаловирус (поражение ЦНС);
б) ГВЧ-6 (внезапная экзантема младенцев);
в) ГВЧ-7 (внезапная экзантема);
- подсемейство Deltaherpesvirinae:
- ГВЧ-4, или вирус Эпштейна-Барр (мононуклеоз, лимфома Беркитта);
- ГВЧ-8 (саркома Капоши)
Морфология.
Вирион шаровидной формы, размер 150-200 нм, покрыт липидной оболочкой, сформированной из ядерной мембраны клетки, оболочка снабжена гликопротеиновыми шипами.
Имеет двуцепочечную молекулу ДНК, капсид состоит из 162 капсомеров, построенных по икосаэдрическому типу.
Репродукция.
После прикрепления к рецепторам клетки происходит слияния оболочки вируса и клетки хозяина.
Нуклеокапсид далее доставляется в ядро, где освобождается вирусная ДНК, которая использует ДНК-зависимую-РНК-полимеразу клетки-хозяина для синтеза мРНК, которая проникает в цитоплазму, где последовательно синтезируются разные генерации белков:
- α-белки – самая ранняя генерация;
- β-белки – участвуют в репликации ДНК вируса;
- γ-белки – включают структурные белки: капсидные, оболочечные, гликопротеины.
|
|
|
После сборки вирионов последние выходят из клетки путем экзоцитоза или лизиса клетки.
Вирус простого герпеса
Простой герпес характеризуется везикулярным высыпанием на коже, слизистых, поражением ЦНС, а также пожизненной персистенцией вируса в организме и появлением рецидивов.
Культивирование.
Вирус простого герпеса поражает многие клетки человека. При культивировании в курином эмбрионе на хориоаллантоисной оболочке образуется мелкие плотные бляшки.
В культуре клеток цитопатический эффект проявляется следующими основными моментами:
- появлением крупных многоядерных клеток;
- появлением внутриядерных включений
Эпидемиология.
Источник инфекции – больной или носитель.
Наиболее часто вирус простого герпеса вызывает две характерные клинические формы:
- оральный герпес (на губах);
- генитальный герпес (на слизистых половых органах)
Естественно, возможны и другие формы, что будет зависеть от локализации: менингит, кератит, ретинит и некоторые другие.
Наиболее часто вирус передаётся контактным путём: через везикулярную жидкость, при поцелуях со слюной, со спермой при половых контактах, через предметы обихода, реже воздушно-капельным путём.
|
|
|
У 80-90% обнаружены антитела к ВГЧ-1 и ВГЧ-2, что говорит нам о естественной персистенции его в биотопах тела человека, причём характерными являются спорадические вспышки орального герпеса у детей в осенний и зимний период, что связано со снижением иммунных механизмов защиты.
Патогенез.
Основные входные ворота – кожа и слизистые.
Различают первичный и рецидивирующий простой герпес.
При первичном герпесе инкубационный период составляет обычно 2-12 суток, характеризуется появлением на коже и слизистых везикул, основу которой составляют многоядерные клетки, в ядрах которых обнаруживают тельца Каудри (эозинофильные включения). Верхушка везикулы через некоторое время вскрывается, и образуется язвочка, которая покрывается струпом.
При рецидивирующем герпесе важную роль играет снижение защитных сил организма (ухудшение питания, переохлаждение и т.д.).
Наиболее часто резервуар герпеса в организме – ганглии, корешки черепных нервов.
Клиническая картина.
Характерным проявлением герпеса является наличие везикулярных высыпаний на коже и слизистых, которые сопровождаются отёком и зудом. На коже наиболее часто поражаются область губы (могут поражаться также роговица, слизистая рта), у мужчин наиболее часто поражается нежнейшая кожа головки полового члена, а у женщин – это кожа вблизи влагалища и шейка матки.
|
|
|
Важно отметить, что ВПГ-2 нередко проникает через плаценту к плоду, вызывая неонатальный герпес, который проявляется генерализованным сепсисом и гибелью плода.
Микробиологическая диагностика.
Исследуют содержимое везикул (микроскопия позволяет выявить многоядерные клетки с тельцами Каудри).
Культивируют вирус в различных культурах клеток: HeLa, культура фибробластов и др., выявляя при этом характерный цитопатический эффект.
Для идентификации вируса можно использовать ПЦР.
РСК, РИФ, ИФА используют для серодиагностики, обнаруживая нарастание титра антител.
Лечение.
Наиболее часто используют ацикловир и интерферон.
Профилактика.
Специфическая – введение герпетической вакцины.
Вирус Эпштейна-Барр
ВЭБ характеризуется возникновением инфекционного мононуклеоза или лимфопролиферативных изменений.
Относится к семейству Herpesviridae, род Lymphocriptovirus.
|
|
|
Эпидемиология.
Источник инфекции – больной или носитель, основной путь передачи – воздушно-капельный.
Патогенез и клиническая картина.
После первичного размножения в эпителии носоглотки вирус взаимодействуют с CD21 маркёрами B-лимфоцитов, вызывая их пролиферацию, персистирует в них.
Инфекционный мононуклеоз характеризуется высокой лихорадкой, недомоганием, лимфаденопатией, спленомегалией, изменениями в крови, фарингитом.
Лимфопролиферативные изменения наиболее часто возникают у лиц с дефектом T-клеточного иммунитета, в этом случае у них возникают B-клеточная лимфопролиферативная болезнь и лимфома. Ярким примером является лимфома Беркитта, которая представляет собой опухоль нижней челюсти, морфологическим субстратом которой является клональная пролиферация B-лимфоцитов. Часто данная опухоль возникает у ВИЧ-инфицированных.
Диагностика.
Для инфекционного мононуклеоза характерны выраженные изменения картины крови: 60-70% белых клеток крови составляют моноциты с 30% атипичных лимфоцитов.
Обнаруживают также антитела к белкам вируса: IgM, несколько позже IgG.
Лечение и профилактика.
Лечение и специфическая профилактика не разработаны.
Прионы. Строение.
Медленные инфекции – это инфекции, которые характеризуются:
1. Необычайно длительным инкубационным периодом (месяцы, годы);
2. Преимущественное поражение ЦНС;
3. Медленное и неуклонное прогрессирование заболевания;
4. Неизбежный летальный исход
Возбудителями медленных инфекций являются вирусы и прионы.
Некоторые примеры вирусных медленных инфекций:
- вирус кори (подострый склерозирующий панэнцефалит);
- ВИЧ (СПИД-инфекция)
Сейчас ведётся огромное количество споров, считать ли прионы живыми организмами. Однако нельзя не согласиться с тем, что прионы – инфекционные агенты, причём, как правило, это низкомолекулярные белки (20-30 кДа), не содержащие нуклеиновой кислоты.
В патогенезе прионных инфекций большую роль отводят 2 основным моментам:
- неправильной упаковки нормальной белковой молекулы;
- медленное воздействие на ту или иную клетку
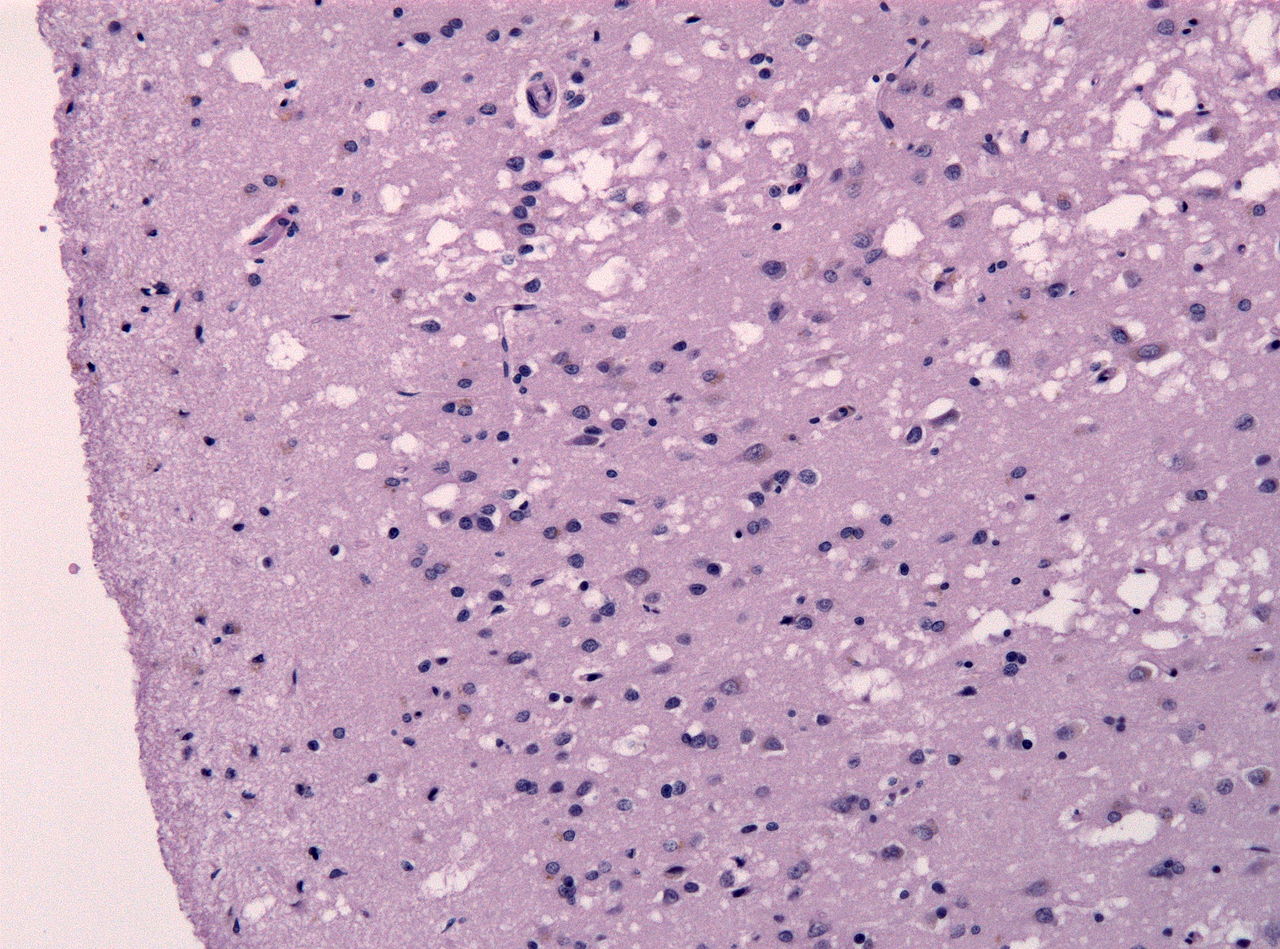
Попадая в мозг, прионы способствуют развитию амилоидоза. По всей видимости, данные белковые молекулы – это и есть предшественники амилоида, либо они способствуют трансформации некоторых клеток мозга в амилоидобласты. Сдавление нервной ткани амилоидом приводит к атрофии её, также разрастается глиальная ткань, при этом нервная ткань приобретает губчатую структуру (трансмиссивные губчатые энцефалопатии).
Пути передачи прионов разнообразны:
- алиментарный;
- передача при гемотрансфузии;
- введение иммунобиологических препаратов
Попадая в организм, прионы через кишечник поступают в кровь и лимфу, с током этих жидкостей попадают в лимфоидную ткань, а далее по периферическим нервам попадают в мозг (нейроинвазия), хотя вполне возможно и прямое попадание в ЦНС, когда прионы преодолевают ГЭБ.
Долгое время считалось, что прионы могут накапливаться лишь в мозге, создавая патологический очаг, но с недавнего времени их обнаруживают и в других тканях.
Дата добавления: 2019-09-13; просмотров: 244; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
