Применяемых с лечебно-профилактической целью 23 страница
Прерывание трубной беременности по типу трубного аборта клинически сходно с маточным выкидышем. Для диагностики можно использовать УЗИ, кульдоцентез, кюретаж матки. Полученная информация вместе с клиническими данными способствует правильной диагностике.
При разрыве трубы с беременностью возможно интенсивное кровотечение и постановка диагноза обычно не вызывает затруднений. Нередко могут преобладать перитонеальные симптомы, что требует дифференциальной диагностики с острыми хирургическими заболеваниями (перитонит, аппендицит, острый холецистит, почечная колика). Клинические симптомы в сочетании с результатами анализов крови и мочи, кульдоцентеза позволяют дифференцировать эти состояния. В особо трудных ситуациях срочная лапаротомия разрешает сомнения.
Дифференциальная диагностика эктопической беременности в рудиментарном роге матки с патологией маточной беременности осуществляется с помощью УЗИ.
Первая помощь при эктопической беременности включает голод, холод на низ живота, транспортировку женщины на каталке (носилках) в операционную (стационар) с «иглой в вене». При шеечной беременности в случае кровянистых выделений проводят тампонаду влагалища на время транспортировки.
В лечении эктопической беременности общепризнанным является хирургическое вмешательство. Правильной тактикой считается одновременное выполнение оперативного вмешательства с остановкой кровотечения и проведение реанимационных мероприятий. Под общим наркозом производят лапаротомию и клеммируют место кровотечения (остановка кровотечения), после чего возможна остановка операции для проведения интенсивных реанимационных мероприятий и при возможности реинфузии крови из брюшной полости. До остановки кровотечения основными реанимационными мероприятиями являются переливание крови и обезболивание. Применение лекарственных средств и инфузия растворов для повышения артериального давления могут только усугубить состояние.
|
|
|
Более часто при трубной беременности производят сальпин-гоэктомию (женщинам, выполнившим репродуктивную функцию, и при отсутствии условий для органосохраняющих операций), реже - удаление плодного яйца с ушиванием или пластикой трубы.
При локализации плодного яйца в интерстициалыюм участке трубы оперативное вмешательство состоит в иссечении угла матки.
Операция по поводу яичниковой беременности заключается в резекции яичника, а при отсутствии такой возможности - аднекс-эктомии.
Методика операции при интралигаментарной беременности заключается в том, что вначале рассекают брюшину широкой связки над гематомой, которую удаляют вместе с плодным яйцом, а затем производят сальпингоэктомию.
|
|
|
При локализации плодного яйца в рудиментарном роге матки производят его удаление по возможности с сохранением придатков матки.
Объем оперативного вмешательства при брюшной беременности определяется только в процессе самой операции. Может потребоваться удаление вместе с плодовместилищем и окружающих тканей матки (париетальной брюшины, участка кишечника, сальника и других органов). В связи с этим операция должна выполняться гинекологом и хирургом.
Оперативное лечение шеечной беременности состоит в экстирпации матки без придатков. В редких случаях при шеечной беременности малого срока можно ограничиться удалением плодного яйца, кюретажем ложа плодовместилища с последующей тампонадой в условиях развернутой операционной.
При хирургическом лечении эктопической беременности ла-паротомия все чаще заменяется хирургической лапароскопией. Ее возможности непрерывно расширяются, а с учетом минимальной травматизации, быстрого восстановления трудоспособности и высокой эффективности по сохранению фертильности это направление является особо перспективным.
|
|
|
После хирургического лечения эктопической беременности женщинам, которые нуждаются в продолжении выполнения репродуктивной функции, при сохранении хотя бы одной маточной трубы или после выполнения органосохраняющих операций показана реабилитационная терапия. Последняя должна начинаться с момента операции и продолжаться в течение 6 месяцев. Она включает тщательную санацию брюшной полости и создание искусственного гидроперитонеума путем введения стерильной жидкости (реополиглюкина) в брюшную полость; интенсивную антибактериальную терапию в послеоперационном периоде с профилактической целью; курс гидротубаций с 4 - 5-го дня после операции; физиотерапевтическое лечение в послеоперационном периоде; периодически (в течение 6 месяцев после операции) курсы физиотерапевтических процедур, гидротубаций, при необходимости и антибактериальной терапии; регуляция менструального цикла по показаниям; предохранение от беременности на период проведения реабилитационных мероприятий.
Консервативное лечение трубной беременности ранних сроков проводят метотрексатом и цитроваром (0,1 мг/кг в день) под динамическим тщательным контролем УЗИ за состоянием плодного яйца. Исчезновение его объясняется рассасыванием или трубным выкидышем. Однако на данный момент целесообразность консервативного лечения внематочной беременности точно не установлена, и в нашей стране оно не проводится.
|
|
|
6.3, РАЗРЫВ ЯИЧНИКА
Разрыв яичника в литературе встречается под названиями «апоплексия яичника», «яичниковые кровотечения». Этиологию и патогенез разрывов яичника можно считать недостаточно изученными. На долю этой патологии приходится до 3 % и более всех случаев внутренних кровотечений у женщин. Наблюдается она чаще в 20 - 35 лет, редко в предменопаузальном периоде и у девочек до начала менструаций. Фактически микроповреждения яичников с незначительными кровянистыми выделениями из них имеют место при каждой овуляции.
При определенных экзо- или эндогенных воздействиях «физиологические» повреждения становятся патологическими, именуемыми уже как разрывы яичника. Эндогенными факторами считаются различные гормональные нарушения, воспалительные процессы, аномалии положения половых органов, опухоли и др. К экзогенным причинам, обусловливающим разрыв яичника, относятся травмы живота, подъем тяжести, влагалищные исследования, бурные половые сношения.
Апоплексия яичника, встречающаяся во все дни менструального цикла, наиболее часто происходит в его середине, т. е. в пе-риовуляторный период, а также во вторую фазу цикла, в период созревания и функционирования желтого тела.
Высокая частота разрывов правого яичника (в 2 - 5 раз чаще левого) может быть объяснена более обильным его кровоснабжением (правая яичниковая артерия отходит непосредственно от аорты, а левая - от почечной артерии).
Клиническая картина яичниковых кровотечений напоминает таковую при внематочной беременности. На фоне полного здоровья нередко среди ночи отмечается внезапный приступ болей в животе, справа или слева. Зачастую при уточнении анамнеза удается выяснить, что этому предшествовали покалывающие боли в одной из паховых областей, вероятно, связанные с образованием гематомы в яичнике.
Болевой симптом, начавшись с приступа, развивается неодинаково у всех больных. Боли, появившиеся с одной стороны внизу живота, иррадиируют в поясницу, половые органы или нося1 размытый характер. Болевой симптом, вначале обусловленный разрывом яичника, в дальнейшем развивается вследствие раздражения брюшины изливающейся в брюшную полость кровью.
Далее возникают симптомы раздражения брюшины (в 35 % случаев). Зона болезненности при пальпации живота определяется с обеих сторон и более интенсивна с одной - в области разрыва яичника. Напряжение брюшной стенки, как и разрывы яичников, чаще наблюдается справа, как при аппендиците. Однако степень напряжения может быть слабой или совсем не выраженной, даже при сильных болях.
Отмечается прямая зависимость между интенсивностью кровотечения и явлениями анемизации. Выявляется снижение числа эритроцитов, уровня гемоглобина, гематокрита. Всегда наблюдаются гемодинамические нарушения: снижение артериального давления, учащение пульса.
Из других симптомов отмечаются кровянистые выделения из половых путей, иногда повышение температуры, головокружение, слабость.
При бимануальном исследовании выявляются следующие данные: матка нормальных размеров; придатки ее (со стороны апоплексии) увеличены, болезненны, особенно при смещении; своды влагалища, чаще задний, выпячены; болезненность при смещении шейки матки.
Выделяются клинические варианты:
• анемический - с ведущими симптомами внутреннего кровотечения вплоть до геморрагического шока;
• болевой (псевдоаппендикулярный) - сопровождающийся наряду с болевым синдромом тошнотой, рвотой, лейкоцитозом и повышением температуры, симптомами раздражения брюшины;
• смешанный - при котором выражены симптомы обеих групп -анемические и перитонеальные.
Классификация апоплексии яичников по степени тяжести:
I степень - легкая - характеризуется коротким приступом болевых ощущений, умеренной болезненностью при пальпации живота, тошнотой с отсутствием данных анемизации и симптомов раздражения брюшины;
II степень - средняя - боль выраженная и длительная, начинающаяся с приступа и распространяющаяся по всему животу или иррадиирующая в другие места, отмечаются слабость, бледность кожных покровов, обморочные состояния, тошнота, рвота, перитонеальные симптомы;
III степень - тяжелая - постоянная резкая боль в нижних отделах живота, постепенно распространяющаяся по всему животу, явления коллапса или шока (холодный пот, падение температуры, снижение артериального давления и тахикардия, похолодание конечностей, бледность), выраженные симптомы раздражения брюшины с парезом кишечника или, наоборот, чрезмерной перистальтикой.
Наряду с данными анамнеза и клинической картины для диагностики заболевания используются вспомогательные методы: пункция брюшной полости через свод, УЗИ, лапароскопия. При дифференциальной диагностике с внематочной беременностью выполняются тесты с мочой на беременность по хорионическому гонадотропину, с аппендицитом - исследования крови (лейкоцитоз, СОЭ) и термометрия в динамике.
Лечение больных с разрывом яичника зависит прежде всего от интенсивности внутреннего кровотечения. Консервативное ведение женщин с апоплексией яичника I степени (легкая форма) возможно в стационарных условиях. При этом назначают постельный режим, холод ни нижнюю часть живота с наблюдением и обследованием в динамике. Ухудшение общего состояния, появление или усиление перитонеальных симптомов, учащение пульса, снижение уровня гемоглобина и числа эритроцитов являются основанием для изменения тактики и выполнения хирургического вмешательства.
При II и HI степени тяжести (средняя и тяжелая форма) сразу по установлении диагноза производят операцию. С учетом состояния больных проводят одновременно реанимационные мероприятия (гемотрансфузия, инфузия кровезаменяющих растворов и др.).
При оперативном лечении необходимо стремиться к его минимизации - выполнению органосохраняющего вмешательства (резекции яичника). В случаях апоплексии в желтое тело с разрывом яичника при беременности желательно ограничить объем оперативного вмешательства наложением Z-образного шва на кровоточащую область яичника без удаления желтого тела для сохранения беременности (при возможности). Целесообразно использование хирургической лапароскопии, с помощью которой эвакуируется кровь из брюшной полости и производится коагуляция кровоточащего участка яичника.
6.4. НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ ОПУХОЛЯХ ПОЛОВЫХ ОРГАНОВ
При опухолях и опухолевидных образованиях экстремальные состояния, требующие неотложной помощи, наиболее часто возникают при перекруте ножки опухоли яичника, разрыве капсулы кисты, нарушении питания миоматозного узла, «рождающейся» субмукозной миоме.
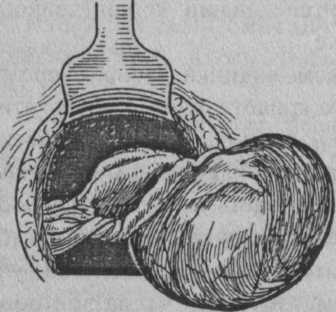
Перекрут ножки опухоли яичника (рис. 37) приводит к острому нарушению питания и быстро развивающимся изменениям в опухоли (отек, кровоизлияния, некроз, разрыв с внутрибрюшным кровотечением).
|
|
Ножка опухоли включает ряд анатомических образований (воронкотазовую связку, собственную связку яичника, мезооварий, нервы, кровеносные и лимфатические сосуды) и в покое называется анатомической. Анатомическая ножка и маточная труба пересекаются во время операции, и поэтому
их называют хирургической НОЖКой.
Рис. 37. Перекрут ножки кистомы
Причинами перекрута ножки опухоли могут быть резкие изменения положения тела, физическая нагрузка, всевозможные спортивные упражнения, патология кишечника и гемодинамические нарушения.
Клиническая картина зависит от скорости и степени перекрута, размеров опухоли и возникающих вторичных осложнений. Перекрут может происходить быстро или медленно, быть полным (на 360° и даже неоднократно) или частичным. Первым симптомом перекрута является боль. Болевой симптом вначале обусловлен перекрутом нервов, проходящих в ножке опухоли, затем усиливается из-за отека опухоли, развития перитонеальных симптомов. При остром отеке и нарушении кровоснабжения опухоли в ней возможны разрывы тканей, капсулы, что приводит к образованию кровоизлияний или появлению симптомов внутреннего кровотечения.
При пальпации передней брюшной стенки выявляются ее напряжение, симптомы раздражения брюшины. Вначале отмечается задержка стула, в последующем может иметь место диарея. Влагалищное исследование позволяет определить опухоль придатков, болезненную при движениях, быстро увеличивающуюся в размерах в динамике наблюдения. В случаях выраженных перитонеальных симптомов опухоль не всегда удается пропальпи-ровать из-за напряжения брюшной стенки и болей.
Развиваются симптомы интоксикации и воспалительных процессов: повышение температуры, учащение пульса, изменения показателей крови (лейкоцитоз, ускоренная СОЭ), тошнота, рвота.
Диагноз легко устанавливается у больных, знающих о наличии у них опухоли яичников. Чаще же такие больные обращаются за помощью, не зная о наличии опухоли. В таких случаях наряду с клиническими данными, анамнезом болезни важнейшую роль играют вспомогательные методы исследования (УЗИ, лапароскопия).
Дифференциальный диагноз перекрута ножки опухоли яичника должен проводиться со следующими заболеваниями: воспалением придатков матки, нарушенной внематочной беременностью, аппендицитом, кишечной непроходимостью, почечной коликой, разрывами яичника, пиосальпинкса, капсулы кисты. Тщательный анализ с учетом особенностей симптоматики перечисленных видов патологии, а также данные специальных методов исследования (пункция брюшной полости через задний свод, УЗИ) способствуют постановке правильного диагноза. Однако нередко приходится прибегать к оперативному вмешательству без точно установленного диагноза, лишь по прогрессированию клинических симптомов «острого живота». Это можно считать оправданным, так как большинство заболеваний, представленных для дифференциальной диагностики, требуют экстренного оперативного вмешательства.
Лечение заключается в срочной лапаротомии, чаще нижним срединным разрезом. Необходимо установить характер опухоли и состояние других половых органов (возможность злокачественного характера), что определяет объем оперативного вмешательства. При доброкачественной опухоли объем операции зависит от возраста больной, состояния второго яичника и матки. Опухоль с перекрученной ножкой следует отсечь, не раскручивая ее, выше места перекрута. В запущенных случаях проводят мероприятия, как при перитоните: санация брюшной полости и дренирование.
Разрыв капсулы опухоли может встречаться как при доброкачественных, так и при злокачественных ее состояниях. Клинически это осложнение существенно не отличается от перекрута ножки опухоли. На первое место при разрыве капсулы опухоли выступают симптомы раздражения брюшины. При д и -агностике важным методом исследования является пункция брюшной полости и УЗИ.
Лечение оперативное, объем вмешательства зависит от характера опухоли (злокачественный или доброкачественный) -от удаления ее до радикальной операции по удалению матки с придатками и резекцией сальника.
Нарушение питания узла миомы матки может быть связано с расстройством кровообращения, обусловленным механическими факторами (сдавление, перекрут и т. д.), с особенностями кровообращения в матке при беременности, с гормональными нарушениями (особенно в перименопаузальном периоде). При нарушении питания узла миомы развивается его некроз. Некроз опухоли сопровождается инфицированием, которое может привести к развитию перитонита или генерализованного септического процесса.
Клиническая картина характеризуется болями, интоксикацией и перитонеальными симптомами. Диагностика не представляет затруднений как по клинической симптоматике и осмотру, так и по данным ультразвукового сканирования. У беременных женщин нередко приходится дифференцировать это заболевание с угрозой прерывания беременности.
Лечение — оперативное. В перименопаузальный период производят ампутацию или экстирпацию матки. Молодым женщинам, особенно не выполнившим генеративной функции, показано проведение пластической органосохраняющей операции. Во время беременности возможна консервативная миомэктомия с последующим сохранением беременности. При выраженных пе-ритонеальных явлениях и развившейся интоксикации целесообразно удалять матку.
Рождающийся субмукозный узел сопровождается клинической картиной, характерной для ургентных состояний. Появляются резкие схваткообразные боли (как болезненные схватки), нередко с кровотечением и инфицированием. «Рождение» субму-козного узла вызывает сглаживание и раскрытие шейки матки. Узел может выходить во влагалище или оставаться в полости матки в зависимости от локализации и длины ножки.
Показана срочная операция по удалению субмукозного узла в условиях развернутой операционной. Она осуществляется трансвагинальным путем с последующим выскабливанием эндометрия. Отсекание ножки узла производится под контролем глаз или пальцев. При продолжающемся кровотечении показано наложение Z-образного шва на область прикрепления ножки. В отдельных случаях приходится операцию выполнять трансабдоминальным путем, в том числе при массивном кровотечении, которое не удается остановить трансвагинальными мероприятиями.
6.5. АБОРТ
Прерывание беременности до срока жизнеспособности плода называется абортом. Плод считается жизнеспособным начиная с 22 недель беременности. Поэтому к абортам относятся все случаи прерывания беременности до 21 недели включительно.
Классификация:
Самопроизвольный afropm - спонтанное прерывание беременности до 21 недели по причинам, исходящим из организма матери (в том числе связанным с неправильным развитием плода -ВПР и др.). Ранний аборт - прерывание беременности до 1 1 недель включительно (до периода плацентации). Поздний аборт - прерывание беременности, начиная с 12 недель (с момента плацен-тации) до 21 недели.
Несостоявшийся аборт - гибель плода в сроки до 21 недели беременности.
Искусственный аборт - насильственное прерывание беременности до 21 недели с использованием различных методов. Выделяют искусственное прерывание беременности в ранние (до 1 I недель включительно) и поздние сроки (12-21 неделя).
Инфицированный аборт, сопровождающийся инфекцией гениталий, может быть при спонтанном и искусственном прерывании беременности.
Криминальный аборт - любой случай прерывания беременности некомпетентным лицом (не врачом акушером-гинекологом), а также акушером-гинекологом в нерегламентиро-ванных условиях или без оформления соответствующей документации. Использование различных приемов, направленных на плодоизгнание, даже беременной женщиной самостоятельно, расценивается как криминальное вмешательство.
Дата добавления: 2020-12-12; просмотров: 51; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!