Нестабильная стенокардия Диагностика
| Клиническая картина | Нестабильную стенокардию диагностируют при появлении стенокардии покоя либо частых или тяжелых приступов стенокардии напряжения. Нестабильная стенокардия может возникать на фоне предшествующей стенокардии напряжения (когда возрастает частота, интенсивность или продолжительность приступов или снижается порог ишемии) или в ее отсутствие. Нестабильная стенокардия более опасна, чем стенокардия со стабильным течением, и требует безотлагательного лечения |
| Патогенез | Разрыв атеросклеротической бляшки, часто — с тромбозом и спазмом коронарной артерии |
| КАГ | В отсутствие предшествующего ИМ и стенокардии напряжения результаты таковы: однососудистое поражение обнаруживают у 40%, двухсосудистое — у 30%, трехсосудистое — у 15%, отсутствие коронарного атеросклероза — у 10—15%. У перенесших ИМ или длительно страдающих стенокардией напряжения в 50% случаев выявляют трехсосудистое поражение, в 15% — стеноз ствола ЛКА |
| Прогноз | Современное лечение (аспирин и/или гепарин) значительно улучшило исход заболевания. Больничная летальность — 1,5%, летальность в течение года с момента возникновения нестабильной стенокардии — менее 9%; в 5% случаев в течение 4—6 нед развивается ИМ; в 25% случаев в течение года требуется повторная госпитализация |
Лечение
| Госпитализация | Согласно последним рекомендациям ассоциации специалистов сердечно-легочной реанимации (publ. № 94-0602, 1994), больных с прогрессирующей стенокардией, у которых нет изменений ЭКГ, можно лечить амбулаторно. Больных со стенокардией покоя, постинфарктной стенокардией, быстро прогрессирующей стенокардией, сопровождающейся изменениями ЭКГ, госпитализируют в палату с мониторным наблюдением. В этих случаях назначают постельный режим, пытаются устранить провоцирующие факторы, подтверждают диагноз нестабильной стенокардии, исключают ИМ и начинают лечение |
| Медикаментозное лечение | Аспирин: начинают с приема 160—325 мг/сут быстрорастворимого препарата, затем назначают 80—160 мг/сут для постоянного приема (достоверно показано снижение летальности и риска ИМ; Br. Med. J. 1994; 308:81) Гепарин в/в (5000—10 000 ед в/в струйно с последующей непрерывной инфузией 10—15 ед/кг/ч, поддерживая ПВ в пределах 160—210 с или ЧТВ в 1,5—2,5 раза выше исходного). Показано, что применение гепарина снижает риск ИМ и устойчивой к лечению стенокардии (N. Engl. J. Med. 1988; 319:1105). Нитраты в/в: скорость инфузии повышают до уровня, при котором не возобновляется ишемия. Привыкание может развиваться уже через 24—36 ч от начала введения. Бета- адреноблокаторы: снижают частоту летальных и нелетальных ИМ (J.A.M.A. 1988; 260:2259). В отсутствие эффекта от перечисленных средств — антагонисты кальция: снижают количество болевых эпизодов, хотя не влияют на летальность и риск ИМ. Нифедипин нельзя назначать в виде монотерапии (Br. Heart J. 1986; 56:400). |
| Тромболитики не показаны (повышают риск ИМ и кровотечения). Если на фоне медикаментозного лечения состояние стабилизируется (нет приступов в течение 48—72 ч), можно отменить гепарин, разрешить выходить в коридор. Перед выпиской показано проведение максимальной нагрузочной пробы. При такой тактике ведения КАГ проводят только при резко положительной пробе. Если приступы возникают снова, возобновляют введение гепарина, проводят КАГ и в ряде случаев начинают внутриаортальную баллонную контрпульсацию | |
| Хирургическое лечение | В отсутствие эффекта от медикаментозного лечения показана экстренная КАГ с последующей БКА или КШ. Указанные вмешательства иногда выполняют на фоне внутриаортальной баллонной контрпульсации. При экстренной БКА (в первые 48—72 ч) вероятность восстановления кровотока в пораженной артерии превышает 90%, хотя по сравнению с плановой БКА риск осложнений (ИМ и необходимость экстренного КШ) выше; также выше вероятность повторного стеноза. Поэтому нужно стремиться к стабилизации состояния медикаментозными средствами, а затем уже проводить БКА. Последние испытания (TIMI-3B) свидетельствуют о том, что БКА снижает частоту приступов стенокардии, продолжительность стационарного лечения и число повторных госпитализаций по сравнению с консервативным лечением. Показано, что КШ увеличивает продолжительность жизни больных нестабильной стенокардией с трехсосудистым поражением и выраженной дисфункцией ЛЖ. КШ также показано, если анатомические особенности не позволяют выполнить БКА. При экстренном КШ операционная летальность (4%) и риск ИМ (10%) выше, чем при плановом |
Безболевая ишемия миокарда
|
|
|
|
|
|
|
|
|
| Общие сведения | Возможный механизм: повышение болевого порога. Признаки ишемии регистрируют раньше (при меньших ЧСС и АД), чем появляется стенокардия. Определенную роль в возникновении безболевой ишемии, вероятно, играет динамическая обструкция (спазм коронарной артерии). При многих формах ИБС, по данным холтеровского мониторинга ЭКГ, преходящая ишемия миокарда в большинстве случаев протекает бессимптомно. Клинические проявления: так как безболевую ишемию часто выявляют при проведении нагрузочной пробы или ЭКГ, первым проявлением ее могут быть дисфункция ЛЖ, аритмии или внезапная смерть. Безболевая ишемия чаще возникает по утрам. Ей особенно подвержены пожилые и больные сахарным диабетом. По меньшей мере 15% ИМ с патологическим зубцом Q протекают бессимптомно (преимущественно у женщин, пожилых и больных сахарным диабетом). Прогноз: безболевая ишемия — плохой прогностический признак независимо от того, есть стенокардия или нет. В какой мере лечение улучшает прогноз, пока не ясно |
| Лечение | Проводят нагрузочную пробу для подтверждения диагноза и определения риска и назначают аспирин. Устранение провоцирующих факторов, коррекция факторов риска ИБС. Режим двигательной активности такой же. как при стенокардии напряжения (см. с. 80). Показаны нитраты в сочетании с антагонистами кальция и/или в-адреноблокаторами; эффективность терапии оценивают с помощью нагрузочной пробы или холтеровского мониторинга ЭКГ. Возникновение ишемии (в том числе безболевой) на фоне терапии при нестабильной стенокардии или после ИМ — плохой прогностический признак. В подобных случаях показана экстренная КАГ с последующей БКД или КШ |
Схема действий
|
|
|
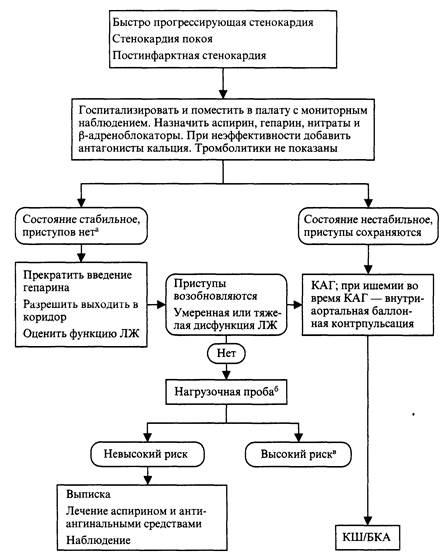
а Показано, что повсеместное проведение КАГ с последующей БКА или КШ сокращает время пребывания в стационаре и частоту повторных госпитализаций.
6 Если имеются выраженные изменения сегмента ST в нескольких отведениях, артериальная гипотония, отек легких, дисфункция ЛЖ или ранее проводилось КШ, некоторые сразу направляют больных на БКА.
в Критерии высокого риска — см. текст.
«Оглушенный» миокард
| Общие сведения | Определение: преходящее нарушение локальной сократимости ЛЖ после прекращения действия ишемии. Патогенез: после восстановления перфузии часть миокардиальных клеток находится в состоянии «механической оглушенности» — сократительная их функция нарушена, но сами клетки не повреждены. Устранение ишемии (клеточной гипоксии) нормализует обменные процессы, но сократительная способность клеток остается нарушенной на протяжении нескольких дней и даже недель. Диагностика: говорить об оглушенном миокарде можно только ретроспективно — нужны подтверждения того, что в течение некоторого времени после устранения ишемии локальная сократимость миокарда была снижена, а затем нормализовалась. Можно предположить наличие оглушенного миокарда, если выявлены сегменты с нормальным метаболизмом (о последнем судят по данным позитронно-эмиссионной томографии) и нормальной перфузией, но сниженной сократимостью. Оглушенный миокард реагирует на введение катехоламинов: для предварительной диагностики исследуют сократимость ЛЖ во время инфузии добутамина |
| Лечение | Восстановление перфузии с последующим наблюдением |
«Уснувший» миокард
| Общие сведения | Определение: нарушение локальной сократимости ЛЖ без иных проявлений ишемии, возникающее под действием выраженного и продолжительного снижения перфузии. Патогенез: уменьшение перфузии ведет к «перенастройке» регуляции сократимости, при которой устанавливается неустойчивое равновесие между перфузией и сократимостью без возникновения ишемии. Дальнейшее снижение перфузии или повышение потребности миокарда в кислороде приводит к ишемии. Диагностика: говорить об уснувшем миокарде можно только ретроспективно — после того, как в результате восстановления перфузии восстановится сократимость. Можно предположить наличие уснувшего миокарда, если выявлены сегменты с нормальным метаболизмом (о последнем судят по данным позитронно-эмиссионной томографии), но сниженной сократимостью и перфузией |
| Лечение | Восстановление перфузии с последующим наблюдением |
Дата добавления: 2019-02-12; просмотров: 95; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
