Локализация мозговых концов анализаторов конечного мозга в лобной и затылочной долях.
Министерство спорта и туризма Республики Беларусь
Учреждение образования
Белорусский Государственный Университет физической культуры
Институт менеджмента спорта и туризма
Кафедра непрерывного образования в спорте и туризме
КОНТРОЛЬНАЯ РАБОТА
по дисциплине «Анатомия человека»
Подготовил: Слушатель группы №416 ИМСиТ
Титов Александр Сергеевич
Проверил: Доцент кафедры анатомии БГУФК,
кандидат медицинских наук
Лойко Лидия Адамовна
Минск, 2021
Строение нефрона и механизмы образования мочи
В корковом слое почки находится почечная капсула (капсула нефрона), внутри которой находится капиллярный клубочек извитого канальца.
В мозговом (пирамидальном) слое находятся извитые канальцы. Канальцы образуют общие собирательные трубочки, впадающие в почечную лоханку.
От почечной лоханки каждой почки отходит мочеточник, соединяющий почку с мочевым пузырём.
От капсулы отходит извитой каналец первого порядка (проксимальный извитой каналец), который в мозговом слое почки образует петлю (петля Генле), затем он снова поднимается в корковый слой, где переходит в извитой каналец второго порядка (дистальный извитой каналец). Этот каналец впадает в собирательную трубочку нефрона. Все собирательные трубочки образуют выводные протоки, открывающиеся на верхушках пирамид в мозговом веществе почки.

Приносящая почечная артерия распадается на артериолы и затем на капилляры, образуя клубочек почечной капсулы.
|
|
|
Капилляры собираются в выносящую артериолу, которая снова распадается на сеть капилляров, оплетающих извитые канальцы.
Затем капилляры образуют вены, по которым кровь поступает в почечную вену.

Моча образуется в почках из крови, которой почки хорошо снабжаются. Образование мочи проходит в два этапа — фильтрации и обратного всасывания (реабсорбции).
На первом этапе плазма крови фильтруется через капилляры мальпигиева клубочка в полость капсулы нефрона.
В капиллярах клубочков давление крови высокое. Поэтому вода и молекулы растворённых в плазме веществ фильтруются сквозь тонкие стенки капилляров и поступают в почечный каналец. Образовавшийся фильтрат называют первичной мочой. По составу она похожа на плазму крови, но не содержит белков. В состав первичной мочи входят как продукты обмена (мочевина и мочевая кислота), так и необходимые организму вещества (глюкоза, аминокислоты, витамины и т. д.).

В извитых канальцах происходит обратное всасывание в кровь первичной мочи и образование вторичной (конечной) мочи. Вновь всасываются в кровь вода, аминокислоты, углеводы, витамины, некоторые соли.
|
|
|
Во вторичной моче увеличивается в несколько десятков раз, по сравнению с первичной мочой, содержание мочевины (в 65 раз) и мочевой кислоты (в 12 раз). Увеличивается в 7 раз концентрация ионов калия. Количество натрия практически не изменяется.
За сутки образуется около 150 л первичной мочи и около 1,5 л в сутки вторичной мочи, что составляет примерно 1 % объёма первичной мочи. Таким образом необходимые организму вещества возвращаются в кровь, а ненужные выводятся.
Вторичная моча поступает из канальцев в почечную лоханку, а затем по мочеточникам стекает в мочевой пузырь и по мочеиспускательному каналу выводится наружу.
Деятельность почек регулируется нейрогуморальным механизмом.
Нервная регуляция. В кровеносных сосудах находятся осмо- и хеморецепторы, передающие информацию о давлении крови и составе жидкости в гипоталамус по проводящим путям вегетативной нервной системы.
Гуморальная регуляция деятельности почек осуществляется гормонами гипофиза, коры надпочечников, паращитовидных желез.
Признаком заболевания почек является присутствие в моче белка, сахара, повышение количества лейкоцитов или эритроцитов крови.
2. Отделы тонкой кишки, ее функциональное назначение. Структурно-функциональная единица тонкой кишки
|
|
|
Тонкая кишка является непосредственным продолжением желудка. Она имеет длину у трупа 6–8 м и образует по своему ходу большое количество петель. Диаметр тонкой кишки равен в среднем 3–3,5 см. Функциональное назначение тонкой кишки состоит в расщеплении и всасывании питательных веществ (белков, жиров, углеводов и др.). Существует и эндокринная функция тонкой кишки.
Тонкая кишка делится на три отдела:
1) 12-ти перстная кишка, имеющая длину 25–30 см и являющаяся продолжением привратниковой части желудка;
2) тощая кишка, на которую приходится 2/5 части тонкой кишки, исключая 12-ти перстную;
3) подвздошная – оставшиеся 3/5. Это условное разграничение принято потому, что нет выраженной анатомической границы между ними.

Стенка тонкой кишки состоит из трех оболочек: 1) слизистой; 2) мышечной и 3) серозной.
Слизистая оболочка тонкой кишки имеет матовый, бархатистый вид, благодаря кишечным ворсинкам, представляющим выросты слизистой оболочки высотой около 1 мм. Они значительно увеличивают всасывательную поверхность кишечника. На 1 мм2их приходится от 30 до 40. Ворсинки покрыты цилиндрическим эпителием и играют большую роль в процессе всасывания питательных веществ (белков, жиров, углеводов). В толще каждой такой ворсинки имеются кровеносные сосуды (артериола и венула) и лимфатические капилляры. Лимфатические капилляры слепо начинаются, обладают большим диаметром и в них всасываются продукты расщепления жиров. Белки и углеводы, расщепленные действием кишечного сока, всасываются в венозную кровь и далее попадают в печень (через воротную вену). Артериальные сосуды обеспечивают питание самой стенки кишки.
|
|
|
В 1965 году ленинградским профессором А.М. Уголевым было открыто пристеночное пищеварение. На поверхности ворсинок под микроскопом им были обнаружены цилиндрические выросты – микроворсинки, густо покрывающие кишечные клетки. Эти выросты образуют так называемую щеточную кайму. Высота каждой микроворсинки около 1 микрометра (мкм), толщина – 0,1 мкм. На 1 мм2внутренней поверхности кишки имеется от 50 до 200 миллионов микроворсинок, что увеличивает всасывательную поверхность приблизительно в 30 раз. В порах щеточной каймы между микроворсинками находятся ферменты, которые расщепляют питательные вещества. Поры щеточной каймы настолько малы, что туда не может проникнуть ни один микроб, поэтому процесс пристеночного пищеварения осуществляется стерильно.
Мышечная оболочка тонкой кишки состоит из двух слоев гладких мышечных волокон: наружного – продольного и внутреннего – циркулярного, расположенных по всей длине кишки равномерно.
Серозная оболочка (брюшина) своим висцеральным листком покрывает тонкую кишку в различных ее отделах по-разному. Так, большая часть 12-ти перстной кишки покрыта брюшиной только спереди (экстраперитонеально). Тощую и подвздошную кишку брюшина покрывает со всех сторон (интраперитонеально) и образует брыжейку, состоящую из двух листков, между которыми к кишке подходят нервы и сосуды.
Строение камер сердца.
В сердце выделяют четыре камеры: два предсердия и два желудочка. Правое и левое предсердия отделены друг от друга межпредсердной перегородкой, правый и левый желудочки разделены межжелудочковой перегородкой. Таким образом, левая и правая половины сердца у здорового человека полностью разобщены (в левой половине сердца находится артериальная кровь, а в правой половине – венозная).

Предсердия являются камерами, получающими кровь из вен, а желудочки выбрасывают кровь при сокращении в артерии. В правое предсердие впадают верхняя и нижняя полые вены, в левое – четыре легочные вены. Из левого желудочка выходит аорта, из правого легочный ствол.
Оба предсердия имеют полые замкнутые выступы – ушки, направленные вперед и обхватывающие легочный ствол, и аорту у их основания. На внутренней поверхности ушек правого и левого предсердий имеются продольные валики – гребенчатые мышцы. На межпредсердной перегородке со стороны правого предсердия выявляется овальная ямка, которая представляет собой заросшее овальное отверстие. Это отверстие функционирует в период внутриутробного развития, к рождению в норме зарастает.
Между предсердиями и желудочками своей стороны находятся предсердно-желудочковые отверстия, снабженные створчатыми клапанами: справа – трехстворчатым, слева – двухстворчатым (митральным). Из предсердий кровь поступает в нижерасположенные желудочки. Затем из правого желудочка венозная кровь выбрасывается в легочный ствол, из левого артериальная кровь в аорту. В начальных отделах аорты и легочного ствола имеются полулунные клапаны аорты и легочного ствола.
Изнутри стенки обоих желудочков имеют рельефную поверхность, так называемые мясистые трабекулы. Помимо этого, в просвет желудочков выступают сосочковые мышцы (в правый желудочек – 3, в левый – 2). Сосочковые мышцы при помощи фиброзных нитей соединяются со створками предсердно-желудочковых клапанов. Участки, расположенные ближе к выходу из желудочка (из правого в легочный ствол, из левого в аорту), имеют гладкую поверхность и называются артериальным конусом.
Брюшная аорта
Брюшная аорта входит в состав нисходящей части аорты, проходит через аортальное отверстие диафрагмы в брюшную полость и продолжается до уровня 4-го поясничного позвонка. Здесь она делится на две большие боковые ветви – правую и левую общие подвздошные артерии и продолжается в тонкую срединную крестцовую артерию. Брюшная аорта кровоснабжает стенки и органы брюшной полости, тазовой полости и нижние конечности.

Брюшная аорта имеет следующие группы ветвей: 1) пристеночные (париетальные); 2) внутренностные (висцеральные). Среди висцеральных ветвей выделяют непарные и парные ветви.

Пристеночные ветви:
1. Нижние диафрагмальные артерии кровоснабжают диафрагму и отдают ветви к надпочечникам.
2. Поясничные артерии (четыре пары) кровоснабжают мышцы задней и боковой стенок живота, мышцы и кожу спины, и спинной мозг.
3. Срединная крестцовая артерия (непарная) проходит вдоль середины тазовой поверхности крестца до копчика; дает ветви к мышцам, костям, отчасти органам малого таза.
Парные внутренностные ветви:
1. Средняя надпочечниковая артерия кровоснабжает надпочечную железу.
2. Почечная артерия направляется в ворота почки и разделяется там на все более мелкие артерии.
3. Яичковая (у мужчин), яичниковая (у женщин) артерия. У мужчин яичковая артерия, спускаясь вниз (от уровня 2-го поясничного позвонка), входит в паховый канал и в составе семенного канатика достигает яичка и его придатка. Яичниковая артерия кровоснабжает яичник и матку.
Непарные внутренностные ветви:
I. Чревный ствол – это короткий сосуд (длиной около 2 см), который отходит от аорты на уровне XII грудного–I поясничного позвонков. Он проходит над верхним краем поджелудочной железы и разделяется на три ветви:
а) левую желудочковую артерию, которая кровоснабжает брюшную часть пищевода и желудок;
б) общую печеночную артерию – кровоснабжает печень, участвует в питании двенадцатиперстной кишки, желудка, поджелудочной железы, желчного пузыря;
в) селезеночную артерию – кровоснабжает селезенку.
От всех трех артерий чревного ствола отходят ветви, образующие дуги на большой и малой кривизне желудка и питающие его стенки.
II. Верхняя брыжеечная артерия начинается от брюшной аорты на уровне 1-го поясничного позвонка чуть ниже чревного ствола. Ее ветви направляются к поджелудочной железе, 12-перстной кишке, анастомозируя с ветвями желудочно-двенадцатиперстной артерии. От верхней брыжеечной артерии отходит ряд ветвей:
1. Кишечные артерии (их 10–14) кровоснабжают тонкую и подвздошную кишки. По пути к кишке они делятся на две ветви и соединяются с соседними ветвями, поэтому вдоль тонкой кишки получается два или три ряда дуг. От дуг отходят много тонких веточек, кольцеобразно охватывающих кишечную трубку.
2. Подвздошно-ободочная артерия кровоснабжает нижний отдел подвздошной кишки, слепую кишку, червеобразный отросток, частично восходящую ободочную кишку.
3. Правая ободочная артерия питает восходящую ободочную кишку.
4. Средняя ободочная артерия кровоснабжает поперечную ободочную кишку.
Все эти артерии имеют между собой анастомозы, а также анастомозы с ветвями нижней брыжеечной артерии.
III. Нижняя брыжеечная артерия отходит влево от брюшной аорты на уровне 3-го поясничного позвонка. Ее ветвями являются:
1. Левая ободочная артерия, питающая нисходящую ободочную кишку.
2. Сигмовидные артерии (обычно две) кровоснабжают одноименную кишку.
Верхняя прямокишечная артерия, являясь продолжением нижней брыжеечной артерии, опускается в малый таз к прямой кишке.
Отделы головного мозга
Отделы головного мозга формируются из мозговых пузырей. Вначале образуются три первичных мозговых пузыря: передний, средний и ромбовидный. Это наблюдается у 4-х недельного эмбриона. Стадия 3-х мозговых пузырей быстро сменяется стадией пяти мозговых пузырей. Передний пузырь делится на конечный и промежуточный, а ромбовидный – на задний и продолговатый.
Из этих пяти пузырей в дальнейшем формируется пять отделов головного мозга: конечный, промежуточный, средний, задний и продолговатый.
Остаточные полости мозговых пузырей называются желудочками головного мозга. Они сообщаются между собой и заполнены спинномозговой жидкостью.

Продолговатый мозг является продолжением спинного мозга. Он развивается из V-го мозгового пузыря, начинается на уровне большого (затылочного) отверстия и заканчивается у нижнего края моста. Длина продолговатого мозга 2,5 см, ширина – около 1 см.
Продолговатый мозг построен из белого и серого вещества. В последнем расположены многочисленные ядра, в том числе IX, X, XI и XII пары черепных нервов, оливы, центры дыхания и кровообращения, ретикулярная формация. Белое вещество образовано нервными волокнами, которые составляют чувствительные и двигательные проводящие пути. Большая часть их перекрещивается в продолговатом мозге так, что левое полушарие большого мозга связано с правой половиной тела, и наоборот. Центры продолговатого мозга регулируют кровяное давление, сердечный ритм, спонтанные дыхательные движения.
Функцией продолговатого мозга является также участие в реализации ряда защитных рефлексов: рвоты, чихания, кашля, слезоотделения, смыкания век.
Задний мозг развивается из IV-го мозгового пузыря и находится выше продолговатого. К заднему мозгу относятся мост, расположенный вентрально, и лежащий позади и по бокам от него мозжечок.
Мост имеет вид лежащего поперечно утолщенного валика шириной 3,5 см и длиной 3 см. Сверху он граничит с ножками мозга (средний мозг), а снизу – с продолговатым мозгом. В борозде, отделяющей мост от пирамид продолговатого мозга, выходят корешки отводящего нерва (VI пара головных нервов). Латерально мост продолжается в средние мозжечковые ножки. Границей между мостом и средними мозжечковыми ножками служит условная линия, соединяющая места выхода из мозга тройничного и лицевого нервов (V и VII пары черепно-мозговых нервов). Кнаружи от лицевого нерва из мозга выходит преддверно-улитковый нерв (VIII головных нервов).
На фронтальном разрезе виден слой поперечно идущих нервных волокон – трапециевидное тело, относящееся к проводящему пути слухового анализатора. Трапециевидное тело делит мост на заднюю часть, или покрышку моста, и переднюю часть, или основание моста. Белое вещество покрышки моста образовано, в основном, волокнами афферентных (чувствительных) проводящих путей. Здесь также проходят волокна красноядерно-спинномозгового пути (эфферентного, экстрапирамидного). По краям покрышки расположено скопление серого вещества – верхнее оливное ядро, имеющее отношение к слуховому проводящему пути.
Дорсальная часть моста входит в состав верхнего треугольника ромбовидной ямки (дно IV-го желудка). Здесь находятся скопления серого вещества – ядра V, VI, VII и VIII пар черепно-мозговых нервов (тройничный, отводящий, лицевой и слуховой нервы соответственно). Основание моста образовано, в основном, белым веществом – это волокна эфферентных (двигательных) проводящих путей. Между ними имеются единичные скопления серого вещества – собственные ядра моста, которые являются посредниками в осуществлении связей коры полушарий с мозжечком и образуют средние ножки мозжечка.
Мозжечок– центральный орган равновесия и координации движений, располагается дорсально от моста и продолговатого мозга. Это наиболее крупная часть заднего мозга.
Функция мозжечка заключается, главным образом, в рефлекторной регуляции мышечного тонуса и координации движений, обеспечивающих как удержание тела в равновесии в том или ином положении, так и в выполнении движений тела, в том числе и спортивных. Мозжечок (малый мозг) – одна из интегративных структур головного мозга, принимающая участие в координации и регуляции произвольных, непроизвольных движений, вегетативных и поведенческих функций.
Полостью продолговатого и заднего мозга является четвертый желудочек.
Средний мозг развивается из III-го мозгового пузыря и состоит из дорсального и вентрального отделов. Полостью среднего мозга является водопровод.
Дорсальный (верхний) отдел среднего мозга составляет пластинка четверохолмия, представленная четырьмя холмиками (парой верхних и парой нижних), и представляющая собой скопления серого вещества. От каждого из этих холмиков отходят латеральные утолщения, состоящие из белого мозгового вещества и называемые ручками холмиков. Верхняя ручка идет от верхнего холмика к латеральному коленчатому телу и к подушке зрительного бугра, а нижняя – от нижнего холмика к медиальному коленчатому телу. Коленчатые тела, как и зрительный бугор, относятся уже не к среднему, а к промежуточному мозгу. Верхние холмики представляют собой подкорковые центры зрения и имеют значение промежуточных образований, переключающих зрительные импульсы. Нижние холмики связаны со слуховыми путями и являются подкорковыми центрами слуха.
Вентральный (нижний) отдел среднего мозга образован крупными утолщениями, называемыми ножками мозга. Спереди они расходятся, образуя межножковую ямку. На поперечном разрезе ножки мозга имеют широкую нижнюю часть – основание и более узкую верхнюю – покрышку.
Между основанием и покрышкой в толще ножек находится прослойка серого вещества, именуемая черным веществом и относящаяся к экстрапирамидной системе. Через основание ножек мозга проходят волокна двигательных проводящих путей, идущие от полушарий мозга в продолговатый и спинной мозг. Через покрышку – волокна чувствительных проводящих путей, идущие из спинного и продолговатого мозга в вышерасположенные отделы головного мозга. В покрышке ножек мозга расположено крупное скопление серого вещества, носящее название – красное ядро, которое является одним из наиболее важных двигательных подкорковых центров. От красного ядра берет начало красноядерно-спинномозговой путь (экстрапирамидная система).
Промежуточный мозг развивается из II-го мозгового пузыря. К нему относятся следующие образования: зрительный бугор (таламус), надбугровая область (эпиталамус), забугровая область (метаталамус) и подбугровая область (гипоталамус). Полостью промежуточного мозга является III-й желудочек.
Таламус (зрительный бугор) – представляет собой скопление серого вещества яйцевидной формы, передний конец его заострен, а задний – расширен и утолщен. Он называется подушкой зрительного бугра. Функционально передний отдел зрительного бугра является подкорковым центром афферентных (чувствительных) путей, а подушка – подкорковый центр зрения. Таламусы своими медиальными (свободными) поверхностями образуют боковые стенки III-го желудочка.
К надбугровой области (эпиталамус) относится непарное образование – шишковидное тело, которое является железой внутренней секреции, влияющей на половое созревание.
Забугровая область (метаталамус) находится позади зрительного бугра и представлена двумя небольшими возвышениями – латеральным и медиальным коленчатыми телами. Оба коленчатых тела представляют собой скопления серого вещества и являются подкорковыми центрами: латеральное – подкорковый центр зрения, медиальное – подкорковый центр слуха.
Таким образом, верхнее двухолмие, подушка зрительного бугра и латеральные коленчатые тела являются подкорковыми центрами зрения; нижнее двухолмие и медиальные коленчатые тела – подкорковыми центрами слуха. Ядра вышеназванных образований связаны с корковыми концами соответствующих анализаторов.
К подбугровой области(гипоталамус) относятся сосцевидные тела, серый бугор с воронкой и гипофизом, перекрест зрительных нервов.
Сосцевидные тела по своей функции относятся к подкорковым обонятельным центрам.
Спереди от сосцевидных тел находится серый бугор. Верхушка его вытягивается в полую воронку, на слепом конце которой располагается гипофиз. Серый бугор образован ядрами серого вещества, являющимися высшими вегетативными центрами, оказывающими влияние на терморегуляцию и обмен веществ.
Гипофиз является одной из основных желез внутренней секреции. Он выделяет большое количество гормонов и своей функцией регулирует функцию всех других желез внутренней секреции.
Зрительный перекрест представляет собой продолговатую в поперечном направлении четырехугольную пластинку. К передним углам пластинки подходят зрительные нервы. Их волокна в пластинке образуют частичный перекрест: медиальные волокна переходят на противоположную сторону, а латеральные продолжаются на своей стороне. И те, и другие формируют зрительный тракт.
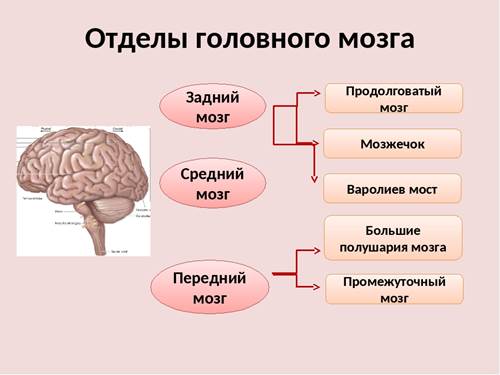
Конечный мозг развивается из I-го мозгового пузыря и состоит из полушарий (правого и левого), мозолистого тела, соединяющего полушария между собой, и свода, расположенного под мозолистым телом. Полостями конечного мозга являются боковые желудочки.
Полушария конечного мозга покрыты серым веществом (скопление нервных клеток), составляющим кору полушарий.
Согласно учению И.П. Павлова, вся кора в функциональном отношении состоит из корковых концов анализаторов.
В каждом полушарии конечного мозга различают 5 долей: лобную, теменную, височную, затылочную доли и островок.
Мозолистое тело представляет собой наиболее крупное и хорошо выраженное соединение между полушариями мозга, состоящее из нервных волокон, идущих поперечно из одного полушария в другое.
Свод построен из белого вещества, т.е. из нервных волокон. Функция волокон свода заключается в том, что они соединяют конечный мозг с другими отделами мозга.
Локализация мозговых концов анализаторов конечного мозга в лобной и затылочной долях.
В лобной доле конечного мозга находятся корковые концы двигательного анализатора, двигательного анализатора устной речи (речедвигательного анализатора) и двигательного анализатора письменной речи.
Двигательный анализатор находится в предцентральной извилине лобной доли конечного мозга. Эта область коры получает проприоцептивные импульсы, исходящие от скелетных мышц и их сухожилий, от костей, суставов (это мышечно-суставная чувствительность). Здесь замыкаются двигательные условные рефлексы. В предцентральной извилине тело человека спроецировано вниз головой. При этом правая двигательная область связана с левой половиной тела и, наоборот, ибо начинающиеся от нее пирамидные пути перекрещиваются частью в продолговатом, частью в спинном мозге.

Двигательный анализатор устной речи (речедвигательный анализатор) располагается в задней части нижней лобной извилины. Он находится в непосредственной близости от нижнего отдела двигательного анализатора, ответственного за движения губ, языка, гортани.
Двигательный анализатор письменной речи и центр сочетанного поворота головы и глаз в противоположную сторону находятся в заднем отделе средней лобной извилины.
Речевые анализаторы закладываются в обоих полушариях, а развиваются только с одной стороны (у правшей – слева, у левшей – справа), в основу положено, какой рукой человек пишет.
В затылочной доле конечного мозга располагается зрительный анализатор (на ее внутренней поверхности) – по краям шпорной борозды. Зрительный анализатор каждого полушария связан с обоими глазами.
Дата добавления: 2021-07-19; просмотров: 344; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
