ОСТРАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ 27 страница
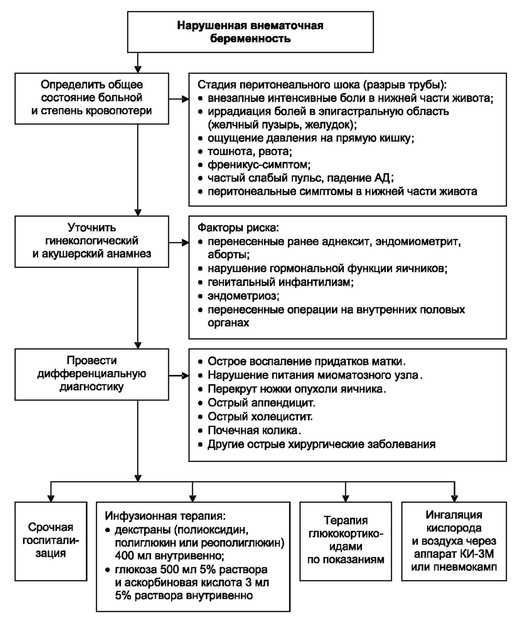
Рис. 7.3. Алгоритм неотложной помощи при кровотечении при внематочной беременности
Часто встречающиеся ошибки терапии
Введение анальгетиков.
Отсрочка госпитализации.
Показания к госпитализации
Больных в экстренном порядке госпитализируют в многопрофильный стационар.
Клинические наблюдения
Больная Г., 24 лет. Жалобы на слабость, головокружение, сухость во рту, боли в нижних отделах живота с иррадиацией в прямую кишку. Заболела остро 2 ч назад, когда после коитуса резко возникли перечисленные выше жалобы. Анамнез: менструации с 12 лет, по 6-7 дней, через 30 дней, умеренные, безболезненные. Последняя менструация началась 14 дней назад, пришла в срок, прошла как обычно. Контрацепция - комбинированным оральным контрацептивом гестоден + этинилэстрадиол (логест♠) в течение 4 мес. При осмотре: состояние среднетяжелое. Кожные покровы бледные. Язык сухой, обложен белым налетом. АД 90/60 мм рт.ст. Пульс 92 в минуту, ритмичный. Тоны сердца ясные, ритмичные. Живот равномерно участвует в акте дыхания, несколько вздут, резко болезнен при пальпации в нижних отделах. Симптом Щеткина-Блюмберга положительный в нижних отделах. Диагноз: апоплексия яичника. Внутрибрюшное кровотечение.Лечение: кровезамещающие растворы (декстраны, препараты крахмала). Экстренная госпитализация в гинекологический стационар.
Больная Ш., 20 лет. Жалобы на боли внизу живота слева, тошноту, рвоту, метеоризм, постепенно нарастающие или острые. Заболела 3 дня назад, когда после физической нагрузки впервые появились боли внизу живота, больше слева, которые постепенно усилились. Анамнез: менструации с 15 лет, по 4-5 дней, через 30 дней, умеренные, безболезненные. Последняя менструация началась 10 дней назад, пришла в срок, прошла как обычно. Половая жизнь с 17 лет, без контрацепции. Единственная беременность закончилась искусственным абортом при сроке 5 нед, без осложнений. 2 мес назад на профилактическом осмотре у гинеколога обнаружена киста правого яичника. Лечение не проводилось. При осмотре: состояние среднетяжелое. Кожные покровы бледные. Язык чистый, влажный. АД 110/75 мм рт.ст. Пульс 78 в минуту, ритмичный. Тоны сердца ясные, ритмичные. Живот равномерно участвует в акте дыхания, не вздут, выраженное напряжение мышц передней брюшной стенки, симптомы раздражения брюшины положительные. Диагноз: перекрут ножки кисты правого яичника. Лечение: срочная госпитализация в стационар.
|
|
|
ТЕСТЫ ДЛЯ САМОКОНТРОЛЯ
1. Причины кровотечений в акушерской практике.
2. Алгоритм неотложной помощи при акушерских кровотечениях.
3. Классификация дисфункциональных маточных кровотечений.
4. Алгоритм неотложной помощи при дисфункциональных маточных кровотечениях.
|
|
|
5. Алгоритм неотложной помощи при внематочной беременности.
ГЛАВА 8. НЕВРОЛОГИЧЕСКИЕ СИНДРОМЫ И НЕОТЛОЖНЫЕ НЕВРОЛОГИЧЕСКИЕ ЗАБОЛЕВАНИЯ
ОСТРЫЕ НАРУШЕНИЯ МОЗГОВОГО КРОВООБРАЩЕНИЯ
Определение
Инсульт - острое нарушение мозгового кровообращения (ОНМК), длящееся 24 ч и более и сопровождающееся развитием стойких симптомов поражения ЦНС.
Транзиторные ишемические атаки характеризуются внезапностью и кратковременностью дисциркуляторных расстройств в головном мозге, проявляются очаговыми и/или общемозговыми симптомами, проходящими в течение 24 ч.
Этиология и патогенез
Факторы риска развития инсульта:
— артериальная гипертензия (диастолическое АД ≥100 мм рт.ст.);
— мерцание, трепетание предсердий;
— сахарный диабет;
— курение (≥20 сигарет в день);
— гиперхолестеринемия (>5,2 ммоль/л);
— инсульт или транзиторные ишемические атаки в анамнезе;
— ИБС; атероматоз восходящей аорты; пролапс митрального клапана;
— стеноз магистральных артерий головы;
— продолжительный прием оральных контрацептивов;
— инфекционное заболевание в предшествующую неделю.
Чем больше перечисленных факторов у одного пациента, тем выше степень риска развития инсульта:
|
|
|
— 1-2 фактора - в среднем 6%;
— 3 фактора и более - в среднем 19%.
Инфаркт мозга (ишемический инсульт) развивается при прекращении кровотока по одной из артерий и некротизации сответствующей зоны мозга (рис. 8.1).

Рис. 8.1. Патогенез инфаркта мозга
Причины нарушения кровоснабжения:
— первичная тромботическая окклюзия мозгового сосуда (тромботический инсульт);
— эмболия из отдаленного источника (эмболический инсульт).
Причины ишемического инсульта:
— атеросклероз крупных артериальных сосудов;
— заболевания, сопровождающиеся тромботической эмболизацией мозговых артерий (поражение клапанов сердца, инфекционный эндокардит, синдром слабости синусового узла, мерцание предсердий, тромбы в полостях сердца и т.п.);
— заболевания, характеризующиеся поражением артериол (артериальная гипертензия, артериит);
— гематологические заболевания (лейкоз, полицитемия и т.д.). Внутримозговое кровоизлияние(геморрагический инсульт) развивается в результате разрыва сосуда или как следствие вазомоторных нарушений, вызванных длительным спазмом, парезом или параличом сосудов мозга.
Причины геморрагического инсульта:
— артериальная гипертензия;
|
|
|
— внутричерепная аневризма;
— церебральная амилоидная ангиопатия;
— использование антикоагулянтов или тромболитиков;
— заболевания, сопровождающиеся геморрагическим синдромом.
Классификация
Инсульт подразделяют на геморрагический, ишемический и смешанный (рис. 8.2).

Рис. 8.2. Классификация острых цереброваскулярных состояний
По характеру течения выделяют также малый инсульт, при котором нарушенные функции полностью восстанавливаются в течение первых 3 нед заболевания. Однако такие относительно легкие случаи отмечаются лишь у 10-15% больных инсультом.
Клиническая картина
ОНМК диагностируются при внезапном (минуты, реже часы) появлении очаговой и/или общемозговой и менингеальной неврологической симптоматики у больного с общим сосудистым заболеванием и при отсутствии других причин.
Очаговые неврологические симптомы:
— двигательные (парапарез, гиперкинез и др.);
— речевые (сенсорная, моторная афазия, дизартрия и др.);
— чувствительные (гипалгезия, термоанестезия, нарушение глубокой, сложных видов чувствительности и др.);
— координаторные (вестибулярная, мозжечковая атаксия, астазия, абазия и др.);
— зрительные (скотомы, квадрантные и гемианопсии, амавроз, фотопсии и др.);
— нарушение корковых функций (астереогноз, апраксия и др.);
— амнезия, дезориентация во времени и др.
Общемозговая симптоматика:
— снижение уровня бодрствования от субъективных ощущений «неясности», «затуманенности» в голове и легкого оглушения до глубокой комы;
— головная боль;
— боль по ходу спинномозговых корешков;
— тошнота, рвота.
Менингеальная симптоматика:
— напряжение заднешейных мышц;
— положительные симптомы Кернига, Брудзинского (верхний, средний, нижний), Бехтерева и др.
Динамические нарушения мозгового кровообращения характеризуются внезапным возникновением очаговых (общемозговых) неврологических симптомов, которые продолжаются не более 1 сут и заканчиваются полным восстановлением нарушенных функций.
В течении инсульта выделяют несколько периодов (табл. 8.1).
Таблица 8.1. Периоды развития острых нарушений мозгового кровообращения
| Острейший | Острый | Ранний восстановительный | Поздний восстановительный | Стойкие остаточные явления | ||
| 0-3 (6) ч | До 24 ч | До 3 (5) сут | До 21 сут | До 6 мес До 2 лет | После 2 лет | |
| Терапевтическое окно | Транзиторные ишемические атаки (регресс симптоматики) | Регресс симптоматики (малый инсульт) | Инсульт со стойкими остаточными явлениями (большой инсульт) | |||
Диагностика
Опрос и осмотр
При сборе анамнеза у пациента или родственников важно узнать:
◊ степень инвалидизации больного до момента поступления;
◊ какие меры по уходу осуществлялись ранее;
◊ какие изменения являются резидуальными (при повторных инсультах), а какие появились сейчас;
◊ наличие факторов риска (артериальная гипертензия, сахарный диабет, мерцательная аритмия и др.);
◊ скорость и последовательность появления клинических симптомов заболевания;
◊ выраженность функциональных нарушений.
— Внимательно осмотреть и пальпировать мягкие ткани головы (для выявления ЧМТ), осмотреть наружные слуховые и носовые ходы (для выявления ликворо- и гематореи).
— Оценить коммуникативные нарушения, непосредственно не связанные с нарушением сознания:
◊ расстройства зрения (чаще наблюдается гемианопсия - выпадение правого или левого поля зрения на обоих глазах, паралич взора);
◊ снижение слуха (различать с возрастным);
◊ нарушения артикуляции, дисфазия (моторная, сенсорная) и афазия.
Алгоритм диагностики приведен на рисунках 8.3 и 8.4.

Рис. 8.3. Алгоритм диагностики инсульта на догоспитальном этапе

Рис. 8.4. Диагностические признаки геморрагического и ишемического инсульта
Дифференциальная диагностика
Внезапное появление очаговых неврологических расстройств возможно также при:
— гипогликемии;
— уремии;
— печеночной недостаточности;
— инфекционных заболеваниях;
— гнойных заболеваниях придаточных пазух носа;
— ЧМТ;
— интоксикациях;
— опухолях головного мозга;
— мигрени.
Основные направления терапии
Неотложные лечебные мероприятия (рис. 8.5) следующие.

Рис. 8.5. Алгоритм неотложной помощи при инсульте
— Обеспечение адекватной вентиляции и оксигенации: санация верхних дыхательных путей, обеспечение свободного дыхания.
■ При сохраненном сознании устраняют причины, затрудняющие дыхание:
◊ переразгибание или чрезмерное сгибание головы;
◊ тугой ворот;
◊ западение языка;
◊ зубные протезы и т.д.
■ При нарушении сознания проводят ингаляцию кислорода.
■ ИВЛ проводят при:
◊ брадипноэ <12 в минуту;
◊ тахипноэ >35-40 в минуту;
◊ нарастающем цианозе;
◊ артериальной дистонии.
■ Эффективность проведенных мероприятий оценивают по:
◊ числу и ритмичности дыхательных движений;
◊ состоянию видимых слизистых оболочек и ногтевых лож;
◊ участию в акте дыхания вспомогательной мускулатуры;
◊ набуханию шейных вен.
Поддержание оптимального уровня системного АД (табл. 8.2). Антигипертензивные препараты не следует вводить экстренно парентерально, если САД <200 мм рт.ст., диастолическое АД <110 мм рт.ст., а среднее АД <130 мм рт.ст. Не следует одномоментно снижать АД более чем на 15-20% исходного. При медикаментозной коррекции необходимо стремиться к поддержанию САД на уровне, превышающем возрастную (индивидуальную) норму на 15 (20) мм рт.ст., диастолического АД - на 5 (10) мм рт.ст.
Базисная терапия инсульта. Независимо от характера инсульта и его патогенеза на догоспитальном этапе необходима комплексная нейропротективная терапия:
◊ магния сульфат 25% 10 мл внутривенно, или инозин + никотинамид + рибофлавин + янтарная кислота(цитофлавин♠) 10 мл внутривенно, или цитиколин (цераксон♠) 25% 4 мл внутривенно;
◊ глицин 10 таблеток по 0,1 г (всего 1 г) под язык, рассосать (для пациентов, находящихся в сознании).
Купирование судорожного синдрома. Судорожный синдром (генерализованные или фокальные припадки) часто сопровождает инсульт, свидетельствует о повреждении ткани мозга и является повреждающим мозг фактором. Для купирования генерализованных припадков (тонические, клонические, тонико-клонические судороги во всех группах мышц, с потерей сознания, уринацией, прикусом языка) используют:
◊ диазепам (реланиум♠, сибазон♠) 0,5% 2-4 мл внутривенно или мидазолам (дормикум♠) 0,5% 1-3 мл внутривенно, при неэффективности - повторно в той же дозе через 3-4 мин;
◊ ингаляцию кислорода (5-7 л/мин).
— При гипертермии:
◊ при температуре тела 38,0 °С и выше парацетамол 500-1000 мг (1-2 таблетки), или ацетилсалициловая кислота 500-1000 мг (1-2 таблетки), или парацетамол + ибупрофен (ибуклин♠) 1-2 таблетки внутрь, илиметамизол натрия (анальгин♠) 50% 2 мл внутримышечно либо внутривенно; если через 1 ч после применения жаропонижающих препаратов температура сохраняется выше 38,0 °С при «розовой лихорадке» обтирания 30-40% раствором спирта в течение 5 мин.
Таблица 8.2. Медикаментозная коррекция артериального давления при инсульте
| АД | Препарат | Варианты коррекции |
| Повышено | Препараты, не влияющие на ауторегуляцию церебральных сосудов: блокаторы кальциевых каналов; α-, β-адреноблокаторы; β-адреноблокаторы; ингибиторы АПФ | Нифедипин 10-20 мг под язык (если сознание не нарушено). Бендазол 30-40 мг внутривенно или внутримышечно (если сознание нарушено) |
| Понижено | Препараты, оказывающие вазопрессорное действие (α-адреномиметики), глюкокортикоидные препараты, объемозамещающие средства (декстраны, плазма, солевые растворы) | Дексаметазон (дексазон♠) 4-8 мг внутривенно или внутримышечно +декстран (ср. мол. масса 50 000-70 000) (полиглюкин♠) 200-400 мл внутривенно капельно. При ишемическом инсульте -дексаметазон (дексазон♠) 4-8 мг +декстран (ср. мол. масса 30 000-40 000) (реополиглюкин♠) 200-400 мл внутривенно капельно |
Часто встречающиеся ошибки терапии
Применение кальция хлорида, менадиона натрия бисульфита (викасол♠) или аскорбиновой кислоты для остановки кровотечения при геморрагических инсультах (они начинают действовать только через несколько суток).
Применение натрия оксибутирата и диазепама (реланиум♠) в качестве антигипоксантов при ишемическом инсульте неуточненного характера.
Активное использование антикоагулянтов вне периода «терапевтического окна».
Применение фуросемида для лечения отека мозга.
Применение фуросемида при ишемическом инсульте.
Показания к госпитализации
Все пациенты в острейшем и остром периодах заболевания должны быть срочно госпитализированы с:
— ишемическим инсультом - в стационар с ангионеврологическим отделением;
— геморрагическим инсультом - в стационар с ангионеврологическим и нейрохирургическим отделениями;
— субарахноидальным кровоизлиянием - в стационар с нейрохирургическим (сосудистым) отделением.
Транспортировка осуществляется на носилках с несколько приподнятым головным концом.
Противопоказания для госпитализации следующие.
— Абсолютные:
◊ терминальная кома;
◊ децеребрация.
— Относительные (до их купирования):
◊ критические нарушения дыхания и кровообращения;
◊ эпилептический статус; некупированный судорожный синдром;
◊ психомоторное возбуждение.
При ОНМК у больных с терминальными стадиями неизлечимых заболеваний (злокачественные новообразования, ХПН, ХСН, деменция и т.д.) вопрос о госпитализации решается индивидуально.
Ответы на вопросы родственников
Он поправится?
Ответ на этот вопрос зависит от тяжести инсульта. Худший прогноз у пациентов в коме или пациентов без какой-либо положительной динамики со стороны парализованных конечностей, с тяжелыми нарушениями чувствительности, гемианопсией и недержанием мочи. Наоборот, инсульты, при которых положительные изменения появляются в первые часы, имеют благоприятный прогноз. В первые часы заболевания можно ограничиться расплывчатым ответом, что у 2 из 3 пациентов с инсультом наблюдается более или менее полное восстановление утраченных функций.
Почему нельзя попросту растворить тромб так, как это делается при ИМ?
Мнения в отношении целесообразности тромболизиса при инсульте довольно противоречивы, но можно сказать, что если это проводится через 3 ч от начала заболевания, степень риска превышает пользу. В настоящее время такой метод лечения не относится к рутинным.
Почему не было проведено магнитно-резонансное исследование (МРТ)?
Ответ на вопрос, является инсульт геморрагическим или ишемическим, можно получить при проведении КТ, в то время как МРТ требуется для диагностики более запутанных случаев. К тому же проведение этого исследования для пациента более неприятно, нежели КТ.
Почему вы его не оперируете?
Хирургические вмешательства пациентам с инсультами бывают показаны довольно редко, к тому же они сопряжены со значительным риском неблагоприятного исхода.
Что произошло?
В результате тромбоза сосуда или кровоизлияния оказалась поражена часть мозга и соответственно нарушены функции, за которые эта часть мозга отвечает (речь, движение и т.д.).
Какое отношение происходящее имеет к сердцу?
В некоторых случаях тромб попадает в сосуды мозга из сердца. Непосредственно на сердце развитие инсульта не влияет. Однако с учетом того, что и инсульт, и инфаркт связаны с одними и теми же факторами риска, меры по их предотвращению являются общими (например, отказ от курения).
Каков объем поражения?
В основном восстановление утраченных функций отмечается в первые дни или недели. В дальнейшем также возможен некоторый прогресс, однако очень медленный.
Почему пациент был переведен из реанимационного блока в отделение?
При инсульте все пациенты с острым и нестабильным состоянием наблюдаются в реанимационном блоке, однако затем, когда на первый план выступает необходимость в проведении физиотерапии и реабилитационных мероприятий, они переводятся в отделение.
Какая физиотерапия нужна пациенту?
Первым делом у пациента должна быть восстановлена способность к самостоятельному передвижению. Более подробную информацию имеет смысл получить у физиотерапевта.
Как он ест?
Через капельницу, если есть нарушения глотания. Как только больной начнет нормально глотать, он вернется к обычной пище.
Мог ли привести к инсульту нервный стресс?
Нет, между этими событиями связи нет. Что в капельнице?
Раствор глюкозы♠. Таким образом пациент одновременно получает и калории, и жидкость. Если через сутки больной не сможет нормально есть, мы установим зонд, через который будем кормить его. Разумеется, это всего лишь временная мера.
Дата добавления: 2019-07-17; просмотров: 139; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
