Туберкулез внутригрудных лимфоузлов в фазе инфильтрации
Ультракороткого действия
3. Инсулиноподобные беспиковые препараты
4. Средней продолжительности действия
5. Длительного действия
28. Ребенок 7 месяцев заболел остро с насморка и повышения Т до 38. Через дня Т до 40, трехкратная рвота. Тонико-клонические судороги с потерей сознания. СП введен в/в реланиум. Состояние тяжелое, сознание - мед. седация, диффузная мышеная гипотония, кожные покровы бледно-розовые, теплые, высыпаний нет, ЧСС 140 уд/мин, БР 1.5х1.5 см, пульсирует, напряжен, анализ крови: Нв 95г\л, эрит 2.5 х1012/л, ЦП 0.85, тромб 250 х109/л, лейк 20.4х10 9/л, п/я 11 %, с/я 81%, лимф 7%, моноциты 1 %, СОЭ 52 мм/ч. Ликворограмма: мутный цитоз 5290, кл/мкл, 100% нетрофилы, белок 1218 мг/л, реакция Панди ++++, глюкоза 1.8 ммоль/л, лактат 3,2 ммоль/л. Диагноз:
1. Серозный менингит
2. Асептический менингит
3. +Бактериальный гнойный менингит
4. Туберкулезный менингит
5. Грибковый менингит
29. У ребенка 9 лет страдающего БА, появился влажный кашель с обильной серой комкообразной мокротой, периодически с примесями крови, запах плесени изо рта. Стал вялым, снизился аппетит. Повысилась Т до 39С, озноб, присоединилась боль в грудной клетке, экспираторная одышка. Аспергиллезная кожная проба положительна. Выявление галактомананого антигена аспергиллеза в моче. Диагноз:
Инвазивный острый аспергиллез
2. Сапрофитный аспергиллез
3. Смешанный внелегочной аспергиллез
4. Аллергический бронхолегочный аспергиллез
|
|
|
5. Аспергиллезный трахеобронхит
30. Ребенок 7 лет, заболел остро с озноба, головной боли повышение температуры 39.8 была 2 раза рвота, на второй день в области нижней трети правой голени заметили уплотнение, болезненность и покраснение участка кожи 3х4 см. измененный участок кожи с четкими неровными контурами в виде «географической карты», кожа горячая, чувствительная при ощупывании. Паховые лимфоузлы справа увеличены, болезненны. Диагноз:
Рожа
2. Опоясывающий лишай
3. Эризипелоид
4. Сибирская язва, кожная форма
5. Газовая гангрена
31. У ребенка 13 лет после легкой ОКИ неуточненной этиологии, сохраняется субфебрилитет в течение 3 месяцев, нарастала слабость, головные боли, непостоянные мигрирующие мышечные боли, снижение памяти, прогрессировала близорукость. Печень +4 см, селезенка +1 см, в толще мышц конечностей пальпировались болезненные уплотнения - кальцификаты. Б/х анализ крови АЛАТ, АСАТ норма, ИФА на IgM (-) к токсоплазмозу, IgG (+). ПЦР обнаружение ДНК токсоплазма. Диагноз:
1. Острый токсоплазмозный гепатит
2. Приобретенный острый токсоплазмоз
3. Приобретенный латентный токсоплазмоз
4. Острый токсоплазмозный менингоэнцефалит
|
|
|
Приобретенный хронический токсоплазмоз
32. Родители вместе с 4 мес. посетили экскурсию в пещере, где обитает много летучих мышей. Через 3 недели у малыша поднялась температура 39С. Появился влажный малопродуктивный кашель, стоматит, легкая желтушность кожи и склер, гепатомегалия +5 см, спленомегалия +3 см, увеличение шейных, затылочных, подмышечных, паховых лимфатический узлов, стул жидкий пенистый с неприятным запахом до 5-6 раз. Анализ крови- анемия, лейкопения, тромбоцитопения. б/х ан. Крови – повышение содержания билирубина. АлАт. Рентгемограмма ОГК – рассеянные очаговые инфильтративные изменения и увеличение прикорневых л/у. Выделена гистоплазма из крови и костного мозга. Диагноз:
1. Хронический диссеминированный гистоплазмоз
2. Африканский гистоплазмоз
3. Первичный легочной гистоплазмоз
4. Кожный гистоплазмоз
Острый диссеминированный гистоплазмоз
33. Ребенок 4 лет заболел остро с повышения температуры до 38. На второй день болезни появилась боль в горле, затрудненное носовое дыхание, пастозность лица, припухлость в области боковых поверхностей шеи, при осмотре лицо пастозное, дышит открытым ртом. В ротоглотке умеренная гиперемия, миндалины 3 степени, наложение (+)ткань, пальпируются множественные заднешейные л/у до 1.5 см, тонзиллярные до 1.5 см. Печень 1х2х3, селезенка + 1.5 см из-под края реберной дуги. В клин. анализе крови Нв 120 г/л, лейк 12.7 х109/л, п/я 4, с/я 45%, лимф 34, моноциты 2, атипичные мононуклеары 14, СОЭ 25 мм/ч. Диагноз:
|
|
|
1. Язвенно некротическая ангина Симановского-Венсана
Инфекционный мононуклеоз
3. ВИЧ инфекция
4. Паратонзиллярный абсцесс
5. Дифтерия, пленчато-некротическая ангина
34. У ребенка 2 лет жидкий стул более 20 раз, гипервентиляция, гипертермия. При осмотре беспокойство, возбуждение, жажда. Потеря массы тела достигает 10% от первоначальной. Явления эксикоза: запавшие глазные яблоки и большой родничок, заостренные черты лица, сухость кожных покровов и слизистых оболочек. Уменьшена саливация и потоотделение. Снижение диуреза. АД повышено. Тоны сердца приглушены. АД слабого наполнения и напряжения. Концентрация электролитов в крови повышена: выраженный метаболический ацидоз. Определите вид эксикоза:
1. Соледефицитный эксикоз
2. Гиперкалиемический эксикоз
Вододефицитный эксикоз
4. Гипокалиемический эксикоз
5. Изотонический эксикоз
35. Ребенку 3 года заболел с повышения Т до 39.5, возбуждения, головная боль, повторная рвота. Через 8 часов поступил в стационар. Состояние тяжелое. Лежит с закрытыми глазами на боку, с подтянутыми к животу ногами, температура 39.5С. Ригидность мышц затылка на 2 см, симптом Кернига под углом 110-120 с двух сторон. В зеве гиперемия. Анализ СМЖ: мутная, молочного цвета, цитоз – 3000кл/мкл, 98% - нейтрофилы, 2% лимфоциты, белок 1600мг/л, сахар 1.8 ммоль/л, лактат 3.2 ммоль/л, реакция Панди +++, РЛА с ликвором - обнаружены антиген N/meningitides группы В. Диагноз:
|
|
|
1. Менингококковая инфекция, генерализованная форма, гнойный энцефалит
2. +Менингококковая инфекция, генерализованная форма, гнойный менингит
3. Менингококковая инфекция, генерализованная сочетанная форма, менингококцемия, гнойный менингит
4. Менингококковая инфекция, генерализованная форма, гнойный менингоэнцефалит
5. Менингококковая инфекция, генерализованная форма, менингокоцемия типичная.
36. Ребенок 4 лет заболел остро с повышения температуры до 38.5С, повторной рвоты, болей в горле при глотании, появление сыпи. При осмотре: на щеках яркий румянец, носогубный треугольник бледный. Кожа сухая, гиперемирована, на туловище, сгибательных поверхностях конечностей обильная мелкоточечная сыпь. Печень, селезенка не увеличены. В ротоглотке яркая, отграниченная гиперемия, энантема на мягком небе, миндалины 2 ст., по лакунам островчатые наложения бело-желтого цвета, легко снимаются растираются шпателем. В посеве слизи из ротоглотки обнаружен рост гемолитического стрептококка группы А. ваш диагноз:
1. Иерсиниоз
2. Краснуха
3. +Скарлатина
4. ЭВИ
5. Дифтерия зева
37. Ребенок 7 лет заболел остро с повышения температуры до 38.5С, рвоты до 5 раз и жидкого стула со слизью и зеленью 3 раза. Головная боль, боль в животе. Язык сухой с серовато-коричневым налетом, с отпечатками зубов, немного увеличен в объеме. ЧДД 20 в мин. ЧСС 100 в мин. Живот умеренно вздут газами, болезненный в правой подвздошной области, урчит. При перкуссии притупление в правой подвздошной области. Менингеальных знаков нет. На 4 день появились единичные розеолезные высыпания на боковых поверхностях туловища. Гепатоспленомегалия. В бак. исследовании испражнений обнаружена Salmonella paratyphy A. Диагноз:
Паратиф А
2. Эпидемический сыпной тиф
3. Сальмонеллез
4. Клещевой возвратный тиф
5. Брюшной тиф
38. Мама 10 летнего ребенка несколько дней назад заметила изменение поведения: появилась повышенная раздражительность, стал замкнут, отказывается от еды, беспокойный сон. При осмотре Т 37.5. Беспокоен, раздражителен. Просил пить, при попытке питья отбросил стакан, посинел, появилась одышка, рвота. Мальчик метался, пытался ударить окружающих. При включении света в палате появились судороги мышц лица, расширение зрачков, ларингоспазм. Из эпид. анамнеза известно, что 3 недели тому назад хотел погладить неизвестную собаку, но получил легкий укус. Диагноз:
1. Полиомиелит
2. Ботулизм
3. +Бешенство
4. Столбняк
5. Вирусный менингоэнцефалит
39. Ребенок 10 лет. поступил В стационар С жалобами на повышение температуры до 37,5С, кашель с мокротой, слабость, потливость, утомляемость. В легких на фоне ослабленного дыхания высушивались единичные мелкопузырчатые хрипы. Лечение назначено антибиотиками широкого спектра действия и симптоматическими средствами. От проведенной терапии положительной динамики не отмечалось. Реакция Манту 17 мм. Диаскинтест 15мм. На обзорной рентгенограмме ОГК см. рентгенограмму; (см снимок) Выберите Ваш наиболее вероятный диагноз
1. Внебольничная пневмония верхней доли левого легкого
2. ТБС внутригрудных лимфоузлов
3. Ателектаз верхней доли левого
4. Центральный рак легкого
+5. ПТК слева
40. Ребенку 8 лет в поликлинике поставлена проба Манту папула 11 мм. Направлен к фтизиатру и обследован. Контакт с больным туберкулезом не установлен. Симптомов интоксикации нет. Кожные покровы обычные, чистые. Рубчик БЦЖ 2 мм. Микрополиадения. При РГ обследовании левый корень расширен, не структурен, с нечеткими, размытыми контурами, просвет основного бронха не дифференцируются. Какой из предварительных диагнозов является наиболее вероятным?
Туберкулез внутригрудных лимфоузлов в фазе инфильтрации
2. Туберкулез внутригрудных лимфоузлов в фазе распада
3. Туберкулез внутригрудных лимфоузлов в фазе обсеменения
4. Туберкулез внутригрудных лимфоузлов в фазе кальцинации
5. Туберкулез внутригрудных лимфоузлов в фазе рассасывания
41. Ребенок 11 лет‚ поступил в стационар с жалобами на слабость, повышенную утомляемость, похудание, субфебрильную температуру. Анамнез: контакт с больным туберкулезом отцом. Симптомы интоксикации умеренно выражены. Периферические лимфоузлы увеличены в 5 группах до 2-3 размера, б/б. Диаскинтест -15 мм. На рентгенограмме ОГК (см снимок). Какой наиболее предполагаемый диагноз и категория лечения?
1. Туберкулема легких, 1 категория
2. Очаговый туберкулез легких, 1 категория
3. ТБС внутригрудных лимфоузлов, 1 категория
ПТК, 1 категория
5. Инфильтративный ТБС легких, 2 категория
42. Мама ребенка Т.С., 4 лет, обратилась к педиатру с жалобами на общее недомогание, субфебрильную температуру, частые ОРВИ. Из анамнеза: установлен однократный контакт с больным активным туберкулезом дядей. Объективно: состояние средней степени тяжести, умеренные симптомы интоксикации, температура 37,5. Бледные кожные покровы, пониженного питания. Физикальные данные - без изменений. На РГ: негомогенное затемнение в верхней доле правого легкого, связанное дорожкой с увеличенным трахеобронхиальным лифоузлом. Какое из перечисленных исследований проведет врач в первую очередь для уточнения диагноза?
1. Общий и биохимический анализ крови и мочи
2. +Проба Манту и диаскин тест
3. ИФА и ПЦР диагностика
4. Микроскопия и бак. посев мокроты МБТ
5.КТ легких
43. Ребенок 6 лет, состоит на учете у педиатра в группе «риска» по туберкулезу. Год назад туберкулиновая проба была отрицательная, в настоящий момент папула 12 мм. Направлен на консультацию к фтизиатру. Жалоб не предъявляет, контакт с больным туберкулезом не установлен. Симптомы интоксикации отсутствуют, микрополиадения. Диаскин тест пап. 15 мм. Рентгенологически: правый корень расширен, неструктурный. На томограмме через корень-увеличенный бронхопульмональный узел справа. Какова наиболее вероятная тактика врача фтизиатра в данном случае?
1. Направить в общую лечебную сеть для проведения пробной терапии
2. Сбор анамнеза, КТ легких
3. Начать лечение по поводу ПТК
4. Повторить внутрикожную пробу Манту
5. Бактериоскопия, G - xpert и Hain - test мазка из зева на МБТ
44. Девочка состоит на учете у ревматолога. В течение года бициллинопрофилактику получает нерегулярно из-за частых выездов ребенка с семьей за пределы страны. В клинику поступила с жалобами на боли в суставах, субфебрилитет, утомляемость. После осмотра врач сделал заключение о прогрессировании заболевания. Укажите достоверный признак обострения и тяжести течения ОРЛ
1. Субфебрилитет
2. Увеличение СОЭ до 35 мм.ч. СРБ 40 г.л
3. Суставной синдром
4. Увеличение P-R до 0,2 сек
5. +Появление органического шума на верхушке сердца
45. Мальчик 10 лет, состоит на учете у ревматолога, получает профилактическое лечение не регулярно. После ОРВИ у ребенка появились артралгии, боли в области сердца, одышка. Объективно: объем движений в суставах не ограничен, деформаций нет, при аускультации приглушение 1 тона, ритм правильный, дующий систолический шум на верхушке, иррадирует в левую подмышечную область. Граница сердца-левая +1см от левой СКЛ. Печень и селезенка не величены. В период обострения заболевания наиболее целесообразно назначение:
1. Ципрофлоксацин 10 мг/сут 10 дней
2. Преднизолон 20 мг в сутки с последующим снижением
3. Делагил 0.25 мг в сутки на ночь на 6 мес
4. +Преднизолон 1 мг/кг в сутки со снижением
5.Диклофенак 50 мг/сут на 1.5-2 мес
46. Девочка 10 лет. Направлена в стационар после осмотра невролога. Жалобы на снижение памяти и успеваемости, нарушение почерка, походки, из-за непроизвольных движений часто стала ронять предметы, промахиваться. Объективно-правильного телосложения, удовлетворительного питания. Гиперкинезы, в позе Ромберга неустойчива, речь невнятная, мышечная гипотония, положительный симптом Черни. Периферические лимфоузлы не увеличены. Миндалины гипертрофированы, задняя стенка глотки- лимфоидная гиперплазия. Сердечные тоны ритмичные, приглушены ЧСС 90 в мин. Дыхание везикулярное. ЧД20 в мин. Печень и селезенка не увеличены. Препаратом выбора является.
1. Аминохинолины (делагил)
2. Диазепам, аминолон
3. Бициллин
4. НПВП (диклофенак)
5. ГКС (преднизолон)
47. 14 летняя девочка обратилась с жалобами на повышение температуры до 37,5С, боли в лучезапястных суставов и грудной клетке при дыхании. Болеет в течение недели, когда появились температура, кашель, боль в грудной клетке при дыхании. Врач назначила амоксициллин. Температуру снижала парацетомолом. Через 3 дня на фоне лихорадки появилась на коже лица и передней поверхности шеи, и грудной клетке. При осмотре сыпь на лице в скуловой части, в области «декольте». Увеличены лимфоузлы, безболезненные. Суставы внешне не изменены, движения не ограничены. В легких ослабленное везикулярное дыхание, справа шум трения плевры. Для подтверждения диагноза наиболее информативный показатель
1. Высокий СРБ
2. ФНО
3. LE клетки
4. АТ к нативной (двуспиральной) ДНК
5. АНФ
48. Мальчику 4 года. Жалобы на боли в правом коленном суставе. В анамнезе длительные носовые кровотечения. В клинической картине: на коже множественные экхимозы, правый коленный сустав увеличен в объеме, горячий на ощупь, болезненный при пальпации. В анализе крови: Нв-110 г/л, лейкоциты - 12*109/л тыс, тромбоциты 230*109/л тыс. Протромбиновый индекс в норме. Агрегация тромбоцитов не нарушена, время свертывания по Ли Уайту – 20 мин. Сформулируйте предварительный диагноз:
1. Тромбоцитопеническая пурпура
2. Геморрагический васкулит
3. +Гемофилия
4. Тромбоцитопатия
5. Болезнь Виллибранда
49. Девочке 14 лет. Жалобы на нарастающую общую слабость, беспричинное появление синяков на теле на протяжении двух недель. В клинической картине: кожные покровы бледные, на теле - множество петехий и экхимозов разных сроков давности. Лимфатические узлы не увеличены. В легких – дыхание везикулярное. ЧД-18 в мин. Тоны сердца приглушены. ЧСС 80 в мин. Живот мягкий. Печень, селезенка не увеличены. Анализ крови общий: эр-1,0*1012/л, гемоглобин-58 г/л, тромбоциты-8*109/л, ретикулоциты-0,1‰, лейкоциты-3,5*109/л. Формула: палочкоядерные-10%, сегментоядерные-15%, лимфоциты-65%, моноциты-10%, СОЭ-40 мм/час. Микросфероцитоз. Сформулируйте предварительный диагноз.
1. +Апластическая анемия
2. Тромбоцитопеническая пурпура
3. Тяжелая железодефицитная анемия
4. Болезнь Виллибранда
5. Острый лимфобластный лейкоз
50. Ребенку 7 лет, жалобы на повышенную утомляемость, вялость, боли в животе, боли в области поясницы. В клинической картине: бледность кожных покровов, температура в норме. Катаральных явлений нет. По внутренним органам без патологии. Мочеиспускание частое, безболезненное. Клинический анализ крови: Нв-90 г/л, эр-3,1*1012/л, лейк-6,6*109/л, СОЭ-8 мм/час. Общий анализ мочи: относительная плотность-1020, белок-следы, эр-3-5 в п/зр, лейк-2-3 в п/зр, оксалаты+++. Учитывая изменения в анализах, ребенку рекомендована диета, определите продукты, которые следуют исключить из рациона ребенка при оксалурии:
1. +Мясные бульоны, шпинат, какао
2. Вареное мясо, рыба
3. Каши гречневая, пшено, овсяная
4. Огурцы, репа, редис
5. Морская капуста
51. Ребенку 10 мес. Жалобы: температура до 38,5, рвота, слабость, отказ от еды. При объективном осмотре: кожные покровы чистые, бледные. Отеков нет. В легких дыхание пуэрильное, тоны сердца удовлетворительной звучности. ЧСС 130 в мин. Живот мягкий, безболезненный. Стул 3-4 раза, разжижен. В анализе крови: умеренно выраженная анемия, нейтрофильный лейкоцитоз. В анализе мочи: белок-0,66, лейкоциты до 25 в п/зр, эритроциты 0-1 в п/зр. Сформулируйте предварительный диагноз:
1. Кишечная инфекция неясной этиологии
2. +Инфекция мочевыводящих путей
3. Дисбактериоз кишечника
4. Острая вирусная инфекция с диарейным синдромом
5. Ротавирусная инфекция
52. Мальчику 6 мес. Из анамнеза: с рождения редкое мочеиспускание, отеки на лице, конечностях. Первый ребенок в семье умер в раннем возрасте. В клинической картине кожные покровы бледные, выражены отеки на лице, конечностях, асцит. Стигмы дисэмбриогенеза. Печень +4 см из-под реберного края. ОАК: Нв-115 г/л, эр-3,0*1012/л, лейк-14,0*109/л, п/я-3%, с-28%, +-7%, л-52%, м-10%, СОЭ-25 мм/час. ОАМ: белок-3,0 г/л, эр-1-2 в п/з, лейк-1-2 в п/з, гиалиновые цилиндры-8-9 в п/з. Лечение глюкокортикоидами без эффекта. Ребенку рекомендована биохимия крови и генетическое обследование. Дайте рекомендации по методам исследования, необходимые для уточнения диагноза:
1. +Биопсия почек
2. Проба Шварца
3. УЗИ органов брюшной полости
4. Анализ на суточную протеинурию
5. Экскреторная урография
53. Ребенку 7 лет. Из анамнеза после ОРВИ на фоне удовлетворительного состояния отмечалось изменение цвета мочи. Через день был сдан анализ мочи: следы белка, лейкоциты 1-2 в п/з, эритроциты-20-25 в п/з. Общий анализ крови в норме. При объективном осмотре изменений со стороны внутренних органов не обнаружено. Дед по линии отца умер от ХПН, отец ребенка наблюдается нефрологом по поводу гематурии. Сформулируйте предварительный диагноз:
1. Кистозная болезнь почек
2. Геморрагический васкулит
3. +Наследственный нефрит
4. Мочекаменная болезнь
5. Хронический гломерулонефрит гематурическая форма
54. Ребенок 3 лет. Перенес вирусную инфекцию, через 10 дней появились жалобы на утомляемость, повышенную потливость, отказывается от подвижных игр. Ночью беспокоит кашель, периодически стонет. При осмотре акроцианоз, цианоза слизистых оболочек, расширение границ сердца, тахикардия, глухость тонов, ритм "галопа", влажных мелкопузырчатых хрипов в легких с обеих сторон. Для купирования данного состояния, какой препарат наиболее предпочтителен:
1. диклофенак
2. +преднизолон
3. ниотон
4. циклоспорин
5. иммуноглобулин в/в
55. Ребенку 8 мес. госпитализирован с диагнозом: ВПС, дефект межжелудочковой перегородки. Жалобы на одышку с рождения, утомляемость. При осмотре кожные покровы бледно розовые, отеков нет. Сердечный горб. Дрожание систолическое, слева от грудины. ЧД-60 /мин. Дыхание пуэрильное, хрипов нет. Верхушечный толчок разлитой. ЧСС-150 уд/мин. систолический шум вдоль левого края грудины, 3-4 межреберья. Печень +4 см. Рентген: легочный рисунок усилен, гиперволемия, КТИ -68%, за счет левого желудочка, левого предсердия, сосудистый пучок расширен. ЭКГ: ритм синусовый, неполная блокада ПНПГ, признаки перегрузки всех отделов сердца. Рекомендуйте препараты для проведения консервативной терапии:
1. антибиотики, препараты калия, диуретики, гормоны
2. +сердечные гликозиды, препараты калия, диуретики, ингибиторы АПФ
3. сердечные гликозиды, гормоны, диуретики, гормоны
4. сердечные гликозиды, препараты кальция, диуретики, НПВС
5. кардиотоники, диуретики, препараты калия, гормоны
56. Ребенок 8 мес. Госпитализирован с подозрением на врожденный порок сердца. Жалобы на одышку с рождения, утомляемость. При осмотре кожные покровы бледно-розовые. Отеков нет. Сердечный горб. Дрожание систолическое слева от грудины. ЧД 60 в мин. Дыхание пуэрильное. Хрипов нет. Верхушечный толчок разлитой. ЧСС 150 в мин. Систолический шум вдоль левого края грудины на уровне 3-4 м/р. Печень +4. Рентген: легочной рисунок усилен, гипеволемия, КТИ 68% за счет левого желудочка, ЛП, сосудистый пучок расширен. ЭКГ: ритм синусовый, неполная блокада ПНПГ, признаки перегрузки всех отделов сердца. Определите топику поражения:
1. ДМПП
+2.ДМЖП
3.ОАП
4.Стеноз легочной артерии
5. Транспозиция магистральных сосудов.
57. Новорожденный ребенок. 5 дней . масса 3200. На грудном вскармливании. При кормлении потливость, одышка. Кожные покровы бледные, большой родничок выбухает, пульсирует. ЧД 64 в мин. ЧСС 162. Дыхание в легких ослабленное. Тоны сердца приглушены из-за грубого систоло-диастолического шума над всей сердечной областью Pmax во 2 м/р слева от грудины. Печень мягкоэластической консистенции +2-3 см, ниже края реберной дуги. Что необходимо назначить для нормализации легочной гемодинамики:
1. Ингаляции сальбутамола через небулайзер.
2.Дигоксин
3. анаприлин
Ибупрофен
5.Эуфиллин внутрь.
58. Ребенок 1 г 2 мес. Мать обратилась к врачу с жалобами на отставание в развитии. Объективно: кожные покровы бледные, суховатые, с шелушением на конечностях. Волосы редкие, тусклые, жестковатые на ощупь. Лиц несколько одутловато, рот полуоткрыт, язык большой. Большой родничок 3х3 см. тоны сердца приглушены. ЧСС 94 в мин. В легки дыхание жесткое, ЧД 36 в мин. Живот увеличен, мягкий, печень, селезенка не увеличены. Пупочная грыжа. Ребенок самостоятельно плохо сидит, не ходит. Малоэмоциональна, активная речь. Наиболее вероятный диагноз:
Синдром Дауна
+гирпотиреоз
Гликогеноз Гирке
Паратрофия
Мукополисахаридоз 1 типа (Гурлер)
59. Ребенку 14 лет. Жалобы на слабость, головокружение, носовые кровотечения. При объективном обследовании кожные покровы бледные, на животе конечностях кровоизлияния. Чсс 100 в минуту. Живот мягкий, печень увеличена, пальпируется край селезенки. В анализе крови 60 г/л, эритроциты 2.1 х 1012, лейкоциты 2.5х109, тромбоциты 35 тыс. дайте характеристику картины крови ребенка:
Анемия
Лейкопения
Тромбоцитопения
Повышенное СОЭ
+Панцитопения
60. Ребенок после переливания несовместимой группы крови по резус принадлежности, моча черная. Назовите признак Диф.диагностики внутрисосудистого и внутриклеточного гемолиза в пользу первого
+Гемоглобинемия, гемоглобинурия
Спленомегалия
Повышение билирубина
АЛаТАСаТ…
61. 12- летний ребенок поперхивается во время еды, птоз, диплопия и частый жидкий стул. Кушал ухуа, томатную пасту с закрытой герметичной крышкой, …:
Дизентерия
Дифтерия
+Ботулизм
62. Впервые положительная реакция манту 12 мм, рентген легких без патологии, контакта с туб инф. Не было, жалоб нет, ОАК, ОАМ в норме. Тактика педиатра:
+Направить в ПТД, диаскин тест
63. Ребенок 3 лет. Перенес респираторную инфекцию, через 6 дней появились жалобы на утомляемость, повышенную потливость, отказывается от подвижных игр. Ночью беспокоит кашель, периодически стонет. При осмотре акроцианоз, цианоз слизистых оболочек, расширение границ сердца, тахикардия, глухость тонов, ритм "галопа", влажных мелкопузырчатых хрипов в легких с обеих сторон. Печень +1 см ниже края реберной дуги, селезенка не увеличена. Наиболее вероятный диагноз:
1. миокардит, подострое течение НК 2В
2. ранний врожденный кардит, НК 3ст
3. острая ревматическая лихорадка НК 1ст
4. поздний врожденный кардит НК 2Аст
5. +миокардит, острое течение НК 2А
64. Мальчик, 14 лет. Жалуется на слабость, утомляемость к концу дня, потерю аппетита, снижение массы тела, извращение вкуса (ест соль). При обследовании выявлена артериальная гипотония и гиперпигментация открытых частей тела, сосков и мошонки. Определите причину развития подобной симптоматики:
1. железодефицитная анемия
2. +дефицит гормонов коры надпочечников
3. феохромацитома
4. дефицит гормонов мозгового слоя надпочечников
5. вегетососудистоя дистония по ваготоническому типу
65. Девочка 11 лет направлена в стационар на обследование по поводу артериальной гипертензии. При осмотре лицо багрово-красного цвета, полное лунообразное, конечности худые. Кожа сухая, локти, кожные складки гиперпигментированы, на животе, бедрах стрии. В анализе крови - нарушение толерантности к глюкозе. Определите синдром, имеющий место у данного больного:
1. +гиперкортицизм
2. гиперликемия
3. нейроциркуляторная дистония
4. гиперфункция щитовидной железы
5. гипофункция половых желез
66. Девочке 13 лет. Наблюдается эндокринологом по поводу диффузного токсического зоба тяжелой формы. В связи с отсутствием эутироидного состояния на фоне медикаментозной терапии ребенок был направлен на оперативное лечение. После операции струмэктомии возникли судороги. Определите осложнение, возникшее у больной:
1. травма гортанных нервов
2. +гипопаратиреоз
3. гипотиреоз
4. остаточные явления тиреотоксикоза
5. тиреотоксический криз
67. Ребенок 1 год 2 мес. Мать обратилась к врачу с жалобами на отставание в развитии . Объективно: кожные покровы бледные, суховатые, с шелушением на конечностях. Волосы тусклые, редкие, жестковатые на ощупь. Лицо несколько одутловато, рот полуоткрыт, язык большой. Большой родничок 3*3 см. Тоны сердца приглушены, ЧСС-94/мин. В легких дыхание жесткое, ЧД-36/мин. Живот увеличен, мягкий, печень и селезенка не увеличены. Пупочная грыжа. Ребенок самостоятельно плохо сидит, не ходит. Малоэмоциональный, активная речь не развита. Наиболее вероятный диагноз:
1. синдром Дауна
2. паратрофия
3. +гипотиреоз
4. мукополисахаридоз 1 типа (Гурлер)
5. гликогеноз Гирке
68. Ребенок жалуется на изжогу, чувство тяжести и жжения в животе, боли за грудиной, появление кислой отрыжки, неприятный привкус в ротовой полости. На ФГДС выявлен гастроэзофагеальный рефлюкс. Определите следующий шаг для уточнения диагноза:
1. дуоденальное зондирование
2. +рН-метрия пищевода и желудка
3. УЗИ ОБП
4. ОАК
5. R-логическое исследование желудка
69. Мальчик 14 лет учится в школе олимпийского резерва. Жалобы на слабость, головокружение, снижение аппетита. Стал плохо переносить обычные спортивные нагрузки. Слабость и утомляемость объясняет нежеланием есть мясо. При осмотре бледность кожи и слизистых оболочек, ладоней. Язык бледный, сглажены сосочки. Дыхание везикулярное. Сердечные тоны приглушены, систолический шум на верхушке, ЧСС 92 в мин, АД 100\60 мм.рт.ст. Живот мягкий, болезненный в эпигастральной области, печень пальпируется на 1 см из под реберной дуги. ОАК: эритроциты 3,58*1012/л, НВ 89 г/л, Ht 30%, СОЭ 28 мм/час. Какое обследование с наибольшей достоверностью позволит выявить причину данного состояния:
1. УЗИ ОБП
2. стернальная пункция
3. дыхательный тест
4. +ЭФГДС с биопсией
5. БХ анализ крови (Fe, глюкоза, ферритин, о. белок, АЛТ, АСТ, СРБ)
70. Мальчик 12 лет. Жалобы на изжогу, отрыжку кислым воздухом, боли за грудиной. Изжога усиливается после приема пищи, наклоне, положении лежа, после занятия физкультурой. Объективно язык обложен налетом, кариес 2/2 нижних коренных зуба. При пальпации болезненность в эпигастральной области. На ЭФГДС - выраженная гиперемия и рыхлость слизистой оболочки нижней трети пищевода, фибринозный налет, единичные эрозии, контактная кровоточивость слизистой оболочки. Уреазный тест отрицательный. Препараты первого выбора:
1. алмагель
2. сукральфат
3. +омепразол
4. домперидон
5. амотидин
71. Девочке 12 лет, в течение 3х лет состоит на учете у гастроэнтеролога. Жалобы: изжога, тошнота, снижение аппетита, боли в эпигастральной области после еды, ощущение распирания и тяжести в животе. Объективно: язык обложен белым налетом. При пальпации отмечается болезненность эпигастрии, по средней линии живота. Живот вздут, стул неустойчивый. В комплексной терапии назначены антациды. Определить клиническое проявление заболевания, которые можно облегчить приемом антацидных препаратов:
1. диспепсия
Боль в животе
3. метеоризм
4. неустойчивый стул
5. анорексия
72. У ребенка на 5-й день ОРВИ отмечаются: температура тела до 39С, головная боль, вялость, снижение аппетита, влажный кашель, отдышка. Данные объективного обследования, рентгенография грудной клетки и посев мокроты позволили диагностировать пневмонию, вызванную бета-лактамазпродуцирующими штаммами пневмококка. Дайте рекомендации п этиотропной терапии данного заболевания:
1. +амоксициллин с клавулановой кислотой
2. азитромицин
3. феноксиметиллпенициллин
4. ампициллин
5. гентамицин
73. Ребенок 6 лет болен 4 день. Одышка, периоральный цианоз в покое. Частота дыхания 64 в минуту, оральная крепитация, влажный кашель, умеренный обструктивный синдром. SaO2 89%. ОАК RBC 4,3*1012/л, HB 112 г/л, PLT 210*109/л,1 WBC 12,1*109/л, с/яд 52%, эозинофилы 2%, моноциты 7%, лимфоциты 38%, СОЭ 20 мм/час. Что из назначенного может усилить бронхообструкцию:
1. антибиотики
2. ингаляции3% раствором хлорида натрия
3. вибрационный массаж ГК
4. сон при температуре 18С
5. +муколитики
74. У ребенка 3х лет в клинической картине: экспираторная отдышка, свистящие распространенные хрипы, эмфизематозное вздутие грудной клетки. На рентгенограмме органов грудной клетки отмечается усиление легочного рисунка. Определите заболевание, для которого характерна данная клинико-рентгенологическая картина:
1. простой бронхит
2. ОРВИ
3. острая пневмония
4. острый бронхиолит
5. +острый обструктивный бронхит.
75. В летнем лагере отмечено массовое заболевание детей, протекающее с малопродуктивным кашлем и выраженным явлением интоксикации. На рентгенограмме отмечалось двустороннее поражение легких с усилением легочного рисунка и перибронхиальной инфильтрацией. Антибактериальная терапия ампициллином и цефалоспоринами была малоэффективна. Уточните наиболее вероятную этиологию заболевания:
1. стрептококк
2. +микоплазма
3. гемофильная палочка
4. пневмококк
5. стафилококк
76. Ребенку 6 лет. Жалобы на насморк, чихание, кашель. Из анамнеза имел контакт в детском саду по кори. Все симптомы появились в первый день приезда ребенка на дачу. Объективно: кожные покровы чистые, отмечается гиперемия и отек век. Носовое дыхание затруднено, слизистое отделяемое. В легких дыхание проводится во все отделы, хрипов нет. Зев умеренно гиперемирован. Объясните, с чем связанно данное состояние ребенка:
1. риновирусная инфекция
2. аденовирусная инфекция
3. катаральный период кори
4. +респираторный аллергоз
5. обструктивный бронхит
77. У ребенка с выраженными признаками интоксикации и дыхательной недостаточности на рентгенограмме органов грудной клетки отмечается: гомогенное затемнение легочного поля слева с четкой границей, контур диафрагмы и синус не определяется, смещение средостения вправо. Сформулируйте предварительный диагноз:
1. деструктивная пневмония
2. сегментарная пневмония
3. ателектаз легкого
4. крупозная пневмония
5. +экссудативный плеврит
78. Ребенок родился от 5 беременности , 2х родов. Матери 25 лет, злоупотребляет алкоголем. Женщина по беременности на учете не состояла, не обследована. Ребенок родился с весом 2500 г, рост 45 см. При осмотре на коже красные пятна различного диаметра, подкожно-жировой слой развит слабо. Имеются признаки микроцефалии, стигмы дисэмбриогенеза (недоразвитие нижней челюсти, поперечная борозда, широкая переносица). Границы сердца расширены влево, систолический шум у левого края грудины. Морфофункциональные изменения у ребенка были расценены, как алкогольная эмбриофетопатия. При оценке клинической картины определите симптом пограничного состояния новорожденного:
1. гипотрофия
2. cистолический шум у левого края грудины
3. весо-ростовые показатели
4. стигмы дисэмбриогенеза
5. +токсическая эритема
79. У ребенка с гемолитической болезнью новорожденных, желтушная форма, несмотря на проводимую терапию, наросла неврологическая симптоматика. Уровень непрямого билирубина 540 мкмоль/л. Диагностирована билирубиновая энцефалопатия. Укажите симптом, противоречащий классическим признакам ядерной желтухи:
1. ригидность затылочных мышц
2. выбухание большого родничка
3. мозговой крик
4. брадикардия
5. +гипотония конечностей
80. Мальчику 25 дней. Жалобы на беспокойство. Плохую прибавку в весе (100г). С рождения после еды срыгивает, рвота до 2-3 раз в сутки. Объективно: вздрагивания , тремор подбородка и рук при плаче. Рефлексы удовлетворительные, мышечная дистония. Кожные покровы чистые. Подкожно-жировой слой развит слабо. В легких дыхание проводится во все отделы., ЧД-52 в мин, ЧСС-168 в мин. Живот вздут, урчание по ходу кишечника. Стул с непереваренными комочками пищи, скудный до 3-4 р в сутки . Проведите дифференциальную диагностику между пилоростенозом и пилороспазмом, укажите симптомы в пользу второго диагноза:
1. +срыгивания и рвота с первых дней жизни, небольшим объемом
2. срыгивания и рвота появляются на 2-3 неделе жизни
3. резкая потеря веса
4. рвота фонтаном, большим объемом
5. желудок в виде песочных часов
81. Ребенку 5 дней. Из анамнеза: от 1 беременности, 1 родов. В родах проводилось наложение выходных акушерских щипцов. Закричал сразу, оценка по шкале Апгар -7/8 баллов, масса -3500, длина - 51 см, окружность головы – 35 см. При осмотре возбудим, кожные покровы гиперемированы. Голова сдавлена с боков, следы от щипцов, общая отечность тканей головы. В области левой теменной кости пальпируется мягкое образование с валиком по периферии, не выходящее за границу кости. Безусловные рефлексы новорожденных оживлены. По органам патологии не выявлено. ЧД-54 в мин., ЧСС-154 в мин. Сформулируйте предварительный диагноз:
1. подапоневротическое кровоизлияние
2. эпидуральная гематома
3. родовая опухоль
4. мозговая грыжа
5. +кефалогематома
82. Первый патронаж новорожденного. Жалоб со стороны матери нет. Из анамнеза от 1 беременности, протекавшей без осложнений, 1 родов в 38 недель. Вес при рождении – 3900 гр, рост-49 см. У матери 0(I), Rh(-) кровь, у ребенка – A(II) Rh(+) кровь. Оценка по шкале Апгар 7-8 баллов. На 3 сутки у ребенка появилось желтушное окрашивание кожных покровов. Самочувствие не нарушено. Сосет активно, не срыгивает. В БХ анализе крови: билирубин -90 мкмоль/л за счет непрямой фракции, трансаминазы в норме. Сформулируйте клинический диагноз:
1. ГБН по АВО несовместимости
2. фетальный гепатит
3. +физиологическая желтуха
4. гемолитическая болезнь по Rh несовместимости
5. желтуха при асфиксии
83. Мальчику 3 месяца. Жалобы на запоры и желтушное окрашивание кожи. Из анамнеза: от 1 беременности, проткавшей с токсикозом 1 половины. С рождения на искусственном вскармливании. При осмотре малоактивный, глазные щели узкие, широкая переносица. Кожа холодная на ощупь, с иктеричным оттенком. Мышечная гипотония, дыхание пуэрильное. Тоны сердца приглушены, ЧСС-90 в минуту. Язык большой, выступает из ротовой полости. Живот увеличен в объёме, пупочная грыжа. Стула нет два дня. Определите, с каким диагнозом ребёнок был направлен в стационар на обследование и лечение:
1. +Врождённый гипотиреоз
2. Перинатальная энцефалопатия
3. Рахит
4. Болезнь Дауна
5. Конъюгационная желтуха
84. На приёме педиатра мальчик 10 лет. Жалобы на низкий рост. Из анамнеза: от 1 нормально протекающей беременности и родов. Вес при рождении 3000, рост 50 см. Ранее развитие без особенностей. Родители среднего роста. Отставание в росте отмечено с 3-х лет. Постоянно низкие темпы роста. При осмотре: рост 106 см, масса тела 22 кг. Телосложение пропорциональное, мелкие черты лица, лицо округлое, избыток массы тела. По внутренним органам без особенностей. Наружные половые органы сформированы по мужскому типу, яички в мошонке, уменьшены в объёме. Определите, с каким предварительным диагнозом ребёнок был направлен на консультацию к узкому специалисту:
1. Семейная низкорослость
2. Врождённый гипотиреоз
3. +Соматотропная недостаточность
4. Гипогонадизм
5. Конституциональная задержка роста и пубертата
85. У ребенка 3х лет в клинической картине: экспираторная одышка, свистящие распространенные хрипы, эмфизематозное вздутие грудной клетки. На рентгенограмме органов грудной клетки отмечается усиление легочного рисунок. Определите заболевание, для которого характерна данная клинико-рентгенологическая картина:
| 1. острая респираторно вирусная инфекция |
| 2. острый бронхиолит |
| 3. +острый обструктивный бронхит |
| 4. простой бронхит |
| 5. острая пневмония |
86. К участковому врачу обратилась мама ребенка 2 месяцев с жалобами на появление у него периодических задержек дыхания длительностью до 10 сек. Родился недоношенным с массой 1800 г. При осмотре состояние удовлетворительное. Кожные покровы чистые. В легких дыхание пуэрильное, ЧД 36 в 1 мин. Тоны сердца ритмичные, ЧСС 132 в 1 мин. Живот мягкий. Стул. Мочеиспускание в норме. Дифференцируйте наиболее вероятную причину нарушений дыхания у ребенка:
| 1. Патологическое апноэ |
| 2. +Физиологическое апноэ |
| 3. Синдром Вильсона – Микити |
| 4. Брохолегочная дисплазия |
| 5. Врожденный порок сердца |
87. Ребенку 1 год. В 4 часа утра повысилась Т до 40ºС, беспокойство, 1-кратная рвота. В 13 часов дня на коже появилась сыпь. При осмотре в сознании, беспокойный, Т 39,5ºС, кожные покровы бледно-розовые, по всему телу, преимущественно на нижних конечностях, геморрагическая звездчатая и петехиальная сыпь, имеются элементы с некрозами. А/Д 80/45 мм.рт.ст. ЧСС 120 уд. в минуту. Анализ крови: Hb - 120 г\л, Эр. - 3,6 х 1012 \л, Тромб.- 170,0х 109\л, Лейк. - 17,0х 109 \л; п\я-27%, с\я- 53%, э-2%, л- 10%, м-8%, СОЭ- 30 мм\час. Ликворограмма: цвет – мутный, молочный, цитоз – 1800 кл/мкл, нейтрофилов 95%, белок – 0,46 г/л. Диагноз:
| 1. Менингококковая инфекция, генерализованная форма, менингококцемия типичная |
| 2. Менингококковая инфекция, генерализованная сочетанная форма, менингококцемия типичная, гнойный менингоэнцефалит |
| 3. +Менингококковая инфекция, генерализованная сочетанная форма, менингококцемия типичная, гнойный менингит |
| 4. Менингококковая инфекция, генерализованная форма, гнойный менингит |
| 5. Менингококковая инфекция, генерализованная форма, гнойный менингоэнцефалит |
88. У мальчика 6 лет в неврологическом статусе: псевдогипертрофия икроножных мышц, симметричная атрофия мышц тазового пояса, глубокие рефлексы с ног снижены, фасцикуляции мышц языка. Предварительный диагноз:
болезнь Дюшенна
болезнь Фридрейха
болезнь Ландузи-Дежерина
болезнь Штрюмпеля
+болезнь Кугельберга-Веландера
89. Больной Д. 10 лет, не может передвигаться. Объективно выявляется атрофия мышц спины и ягодиц, икроножные мышцы на ощупь тестообразны. Интеллект снижен. Предварительный диагноз: болезнь Дюшенна. Принцип диагностики:
| 1. + определение креатинкиназы в крови |
| 2. Определение амилазы в крови |
| 3. Определение амилазы в моче |
| 4. ИФА крови на гормоны щитовидной железы |
| 5. ПЦР ликвора |
90. Больной Д. 10 лет, не может передвигаться. Объективно выявляется атрофия мышц спины и ягодиц, икроножные мышцы на ощупь тестообразны. Интеллект снижен. Диагностика:
+генетическое исследование
91. Для оценки эффективности лечебной гимнастики у пациентов с невритом лучевого нерва применяются следующие параметры:
| 1. динамика симптома «свисающей кисти», амплитуда движений в суставах кисти |
| 2. сила мышц верхней конечности, изменение вибрационной чувствительности |
| 3. изменение сложных видов чувствительности в дистальных отделах кисти |
| 4. +динамика симптома «когтистой кисти», объем движений в суставах кисти |
| 5. выраженность трофических изменений в кистях, болевого синдрома |
92. Противопоказанием для медицинской реабилитации по профилю «неврология и нейрохирургия» (дети) согласно клиническому протоколу по медицинской реабилитации МЗСР РК от 15.09.2015 года является:
| 1. +анемия с уровнем гемоглобина менее 80 г/л |
| 2. анемия с уровнем гемоглобина менее 110 г/л |
| 3. аллергическое заболевание кожи |
| 4. деформирующая дорсопатия |
| 5. врожденная аномалия развития нервной системы |
93. Основными принципами медицинской реабилитации в нейропедиатрии являются:
| 1. +раннее начало; этапность; непрерывность; преемственность; индивидуальный и мультицисциплинарный подход | |||||||
| 2. экономическая эффективность; доступность; гигиеничность; системный подход | |||||||
| 3. специфичность; измеримость; дозированность нагрузок; этапный подход | |||||||
| 4. независимость; применение инновационных технологий; длительность; трансдисциплинарный подход | |||||||
| 5. осуществление реабилитации в коллективе больных; профессиональное обучение; комплексный подход 94. Школьник 8 лет в течение трех месяцев страдает приступами тонико-клонического характера, начинающихся в мышцах лица, языка, сопровождающиеся гиперсаливацией, остановкой речи, прекращением обычной двигательной активности, потерей контакта с окружающими, наблюдаются автоматизированные движения рук, затем развиваются тонико-клонические генерализованные судороги. Приступы появляются 1 раз в 1-2 недели без явной причины, длятся 2-3 минуты, после приступа ребенок засыпает. На ЭЭГ появляются пики в лобно-височных областях с генерализацией по конвексу. Травмы головы, нейроинфекции ранее не переносил. Методы исследования: +ЭЭГ, МРТ 95. Больной Д. 10 лет, не может передвигаться. Объективно выявляется атрофия мышц спины и ягодиц, икроножные мышцы на ощупь тестообразны. Интеллект снижен. Предварительный диагноз: +болезнь Дюшенна 96. Какой препарат оказывает положительное инотропное действие за счет повышения чувствительности миоцитов путем связывания с сердечным тропонином С при ХСН +левосимендан 97. Заведующая отделения неонатологии сделала замечание врачу интерну по назначению новорожденному ребенку антибиотика «Цефтриаксон» для этиологической терапии аспирационной пневмонии. Чем обусловлено данное несогласие? нейротоксичность с развитием судорожного синдрома нефротоксичность с развитием острой почечной недостаточночти замедление нервно-мышечной передачи развитие ядерной желтухи гемотоксичность с резкой нейтропенией 98. У пациентки верифицирован ювенильный ревматоидный артрит. Назначена терапия сульфасалазином, на фоне которой развился побочный эффект из-за нарушений режима дозирования. Какой из нижеперечисленных нежелательных побочных эффектов при приеме сульфасалазина относится к дозозависимым? крапивница пневмонит лейкопения агранулоцитоз апластическая анемия 99. Жомарт из отдаленного села, Лечение менингококкового менингита на амбулаторном этапе: +хлорамфеникол 100. Пациентке выставлен диагноз: Функциональная диспепсия. Постпрандиальный дистресс-синдром. Какие препараты составят основу фармакотерапии в данной клинической ситуации? 1. ингибиторы протеолиза 2. холеретики 3. +прокинетики 4. ферменты 5. гастропротекторы 101. Пациент Б, в течение длительного времени состоит на диспансерном учете с сахарным диабетом, осложненным диабетической нефропатией. Несмотря на контролируемый уровень сахара в крови, при обследовании выявлено повышение артериального давления до 140/100 мм рт ст. Какая группа антигипертензивынх препаратов является препаратами выбора у данного пациента? 1. Тиазидные диуретики 2. + Ингибиторы АПФ 3. Селективные бета-блокаторы 4. Блокаторы кальциевых каналов 5. Неселективные бета-блокаторы 102. У ребенка 6 мес отмечается повышение температуры тела до 39,5 С, одышка, частый продуктивный кашель, насморк. Со слов мамы, ребенок заболел 4 дня назад. Самостоятельно применялся ибуфен, анаферон. Перкуторно: тимпанический звук. Аускультативно: дыхание ослаблено, влажные мелкопузырчатые хрипы в нижней доле правого легкого. Какой препарат целесообразно назначить в данной клинической ситуации, согласно рекомендациям программы ИВБДВ? 1 +амоксициллин 2 левофлоксацин 3 эртапенем 4 цефтриаксон 5 ко-тримаксозол 103. При каком заболевании встречается «ампициллиновая сыпь» 100%: +Инфекционный мононуклеоз 104. Какой путь введения необходимо выбрать при назначении лекарственного средства с малой широтой терапевтического действия для снижения опасности передозировки? 1 ректальный 2 +внутривенный 3 пероральный 4 накожный 5 сублингвальный 105. Назгуль М.,16 лет, находится на стационарном лечении в пульмонологическом отделении городской больницы с диагнозом «Правосторонняя нижнедолевая пневмония». На 5-ый день антибактериальной терапии она стала предъявлять жалобы на головокружение, неустойчивость и пошатывание при ходьбе. Применение какого антибиотика могло вызвать эти симптомы? 1 ампициллин 2 цефоперазон 3+ гентамицин 4 эритромицин 5 линкомицин 106. Применение препаратов какой группы противопоказано у детей младше 12-ти лет с учетом их неблагоприятного воздействия на костно-хрящевую систему? 1. цефалоспорины 2. макролиды 3. линкозамиды 4. карбапенемы 5. +фторхинолоны 107. У пациента 14 лет диагностирован хронический аллергический ринит, вызванный пыльцой растений, персистирующего течения, средней степени тяжести. Какие препараты составят базовую патогенетическую фармакотерапию, в данном клиническом случае? антагонисты рецепторов лейкотриена антигистаминные препараты бета 2 адреномиметики топические интраназальные глюкокортикостероиды системные глюкокортикостероиды 108. У пациента 10 лет выявлена внебольничная пневмония средней степени тяжести. В анамнезе: аллергия на амоксициллин и цефазолин по типу отека Квинке. Назначение каких групп лекарственных средств наиболее целесообразно для эмпирической антибактериальной терапии в данной ситуации с учетом рекомендаций протокола «Пневмония у детей» МЗ РК-2017? 1. гликопептидов 2. карбапенемов 3. фторхинолонов 4. пенициллинов 5. + макролидов 109. У ребенка с гемофилией болит сустав. Что можно назначить с целью купирования боли? + парацетамол, кеторол? 110. Мать годовалого ребенка жалуется участковому педиатру на то, что после введения в рацион твердой пищи, ребенок стал беспокойным при кормлении: запрокидывает голову, у него наблюдаются одышка, рвота и срыгивания. При осмотре рвотные массы состоят из неизменной пищи, слизи и слюны без кислого запах. Какие исследования НАИБОЛЕЕ ИНФОРМАТИВНЫ для верификации диагноза: 1. компьютерная томография грудного сегмента 2. аортография 3. эхокардиография 4. +рентгеноконтрастное исследование пищевода + ЭФГДС 5. манометрия пищевода 111. Ребенок, 7 лет. На цистограммах в двух проекциях определяется локальное выбухание правой боковой стенки мочевого пузыря, визуализирующееся в двух проекциях. Ваше заключение: 1. +Конкремент 2. Опухоль 3. Микроцистикус 4. Дивертикул 5. Полип 112. При УЗИ печени - в правой доле печени определяется анэхогенное образование, с четкими, ровными контурами, однородной структуры, размерами 2,0x1,5 см, дающее эффект дистального усиления сигнала. Для какого патологического процесса печени НАИБОЛЕЕ характерна описанная УЗ-картина: 1. Опухоль 2. +Гемангиома 3. Метастаз 4. Фокальная нодулярная гиперплазия 5. Киста 113. Чем определяется взаимосвязь величины преднагрузки и ударного объема сердца? Уравнением Старлинга. Законом Старлинга. Уравнением Пуазеля. Законом Пуазеля. Уравнением Бойля. 114. Девочка 6 лет. Поступила с жалобами на боли в животе, повышение температуры тела до 39°С, с ознобом, выделение мутной мочи. Объективно: кожные покровы обычной окраски, отеков нет, отмечается болезненность в области подреберий, АД 100/70 мм.рт.ст. В анализе крови: лейкоциты 16 х 109/л, СОЭ 40мм/ч. В анализе мочи: уд. вес 1009-1016, белок 0,66г/л, в мочевом осадке лейкоциты – сплошь, эритроциты 1-2 в п/з, цилиндры гиалиновые – единичные. Какие методы исследования являются НАИБОЛЕЕ важными? 1. КТ, МРТ почек 2. Цистоскопия, УЗИ почек 3. +Бак. посев мочи, УЗИ почек 4. Микционная цистография, УЗИ почек 5. Экскреторная урография, уродинамическое исследование | |||||||
115. Ребенок 7 лет обратился в поликлинику к хирургу с жалобами на наличие опухолевидного образования в области передней брюшной стенки живота в течение 2 месяцев. Локальный статус: визуально в надпупочной области по средней линии живота проецируется округлое образование размерами 1.5х2.0 см, кожные покровы над образованием не изменены. При пальпации поверхность образования гладкая, эластичной консистенции, легкая болезненность при пальпации, незначительно уменьшается при надавливании. Клинический диагноз: Грыжа белой линии живота. Тактика ведения:
+ госпитализация, плановая операция
116. Наиболее частая причина кишечных кровотечений у детей?
+дивертикул Меккеля
117. Наиболее информативное исследование при болезни Гиршпрунга?
+ послойная биоп сия
118. Ребенок 8 лет. Показания для интубации и проведения ИВЛ:
1. +РСО2 более 75 мм.рт.ст.
2. сопутствующий метаболический ацидоз
3. стремительная динамика основного заболевания
4. физическая усталость пациента
5. недостаточность оксигенотерапии
119. Противопоказание для проведения ингаляционной анестезии:
1. возрастные изменения
2. перенесенный ишемический инсульт
3. перенесенный инфаркт миокарда
4. +острый гепатит
120. Патогенез снижения АД при сепсисе:
+Патологическое увеличение объема сосудов
121. У пациента состояние тяжелой степени тяжести за счет синдрома бронхообструкции. Были жалобы на удушье, продолжающееся более 5 часов, прекращение выделения мокроты, отсутствие эффекта от ингаляций сальбутамола. В анамнезе бронхиальная астма, настоящее ухудшение связывает с нарушением режима гормонотерапии. Объективно: пациент испуган, возбужден, положение ортопноэ, кожный покров бледно-серый, влажный, набухание шейных вен, ЧДД=55 в минуту, АД=80 и 60 мм.рт.ст, Ps=ЧСС=145 в минуту. Назначение каких препаратов наиболее целесообразно в данной клинической ситуации?
1. +эпинефрин, преднизолон, сальбутамол, аминофиллин
2. натрия хлорид, хлорпирамин
3. адреналина гидрохлорид, натрия хлорид, бетаметазон
4. триамцинолон, этамзилат натрия
5. глюкокортикостероиды, левосимендан
122. Наиболее информативный метод исследования желчного пузыря?
+УЗИ
123. УЗИ снимок желчного пузыря
 + билиарный сладж
124. У пациента при поступлении признаки выраженного обезвоживания за счет постоянного диареи. Пьет воду и сладкий чай. Чувство жажды отсутствует. С чем связано отсутствие жажды? С эндокринной патологией С гипонатриемией С гиперволемией С гипомагнемией С гипопротеинемией
125. Ребенок из Таджикистана. После ОКИ появились вялые параличи. Диагноз:
+Полиомиелит, спинальная форма
126. Что характерно для дифтерийной пленки?
+плохо растирается
127. Ребенок 11 месяцев, жалобы на высыпания в полости рта. Заболевание началось 2 дня назад, мама ни с чем не связывает. В момент осмотра слизистой оболочки полости рта патологический процесс локализуется в области языка, щек, губ, мягкого неба. Слизистая оболочка ярко- красного цвета, покрыта белесоватым «творожистым налетом». При снятии налета обнажается эрозивная поверхность, которая легко кровоточит. Какой микроорганизм вероятнее всего будет найден при бактериоскопии из полости рта?
+ билиарный сладж
124. У пациента при поступлении признаки выраженного обезвоживания за счет постоянного диареи. Пьет воду и сладкий чай. Чувство жажды отсутствует. С чем связано отсутствие жажды? С эндокринной патологией С гипонатриемией С гиперволемией С гипомагнемией С гипопротеинемией
125. Ребенок из Таджикистана. После ОКИ появились вялые параличи. Диагноз:
+Полиомиелит, спинальная форма
126. Что характерно для дифтерийной пленки?
+плохо растирается
127. Ребенок 11 месяцев, жалобы на высыпания в полости рта. Заболевание началось 2 дня назад, мама ни с чем не связывает. В момент осмотра слизистой оболочки полости рта патологический процесс локализуется в области языка, щек, губ, мягкого неба. Слизистая оболочка ярко- красного цвета, покрыта белесоватым «творожистым налетом». При снятии налета обнажается эрозивная поверхность, которая легко кровоточит. Какой микроорганизм вероятнее всего будет найден при бактериоскопии из полости рта?
 Назвать возбудителя:
Staphilococus aureus Streptoccocus haemolyticus Candida albicans Candida tropicalis Pseudomonasaeruginosa
128. У новорожденного ребенка к концу 1 - ой недели жизни при осмотре на волосистой части головы, естественных складках на туловище, спине, ягодицах большое количество пузырьков, размером с горошину, с серозным содержимым, имеются пустулезные элементы с гиперемическим венчиком по периферии, мокнущие эрозии. Ваш предварительный диагноз?
Назвать возбудителя:
Staphilococus aureus Streptoccocus haemolyticus Candida albicans Candida tropicalis Pseudomonasaeruginosa
128. У новорожденного ребенка к концу 1 - ой недели жизни при осмотре на волосистой части головы, естественных складках на туловище, спине, ягодицах большое количество пузырьков, размером с горошину, с серозным содержимым, имеются пустулезные элементы с гиперемическим венчиком по периферии, мокнущие эрозии. Ваш предварительный диагноз?
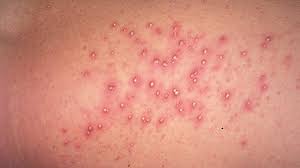 Псевдофурункулез Пузырчатка новорожденных Стрептококковое импетиго Везикулопустулез Буллезное импетиго
129. Ребенку 8 лет. Заболел остро с повышения Т до 38,50 -390С, выраженной боли в горле, головной боли, рвоты, слабости. Состояние тяжелое, бледен. Гиперемия слизистой ротоглотки застойная, миндалины III степени, покрыты сплошными, серого цвета налетами, переходящими на дужки, мягкое небо, не снимаются. Отек слизистой ротоглотки выраженный. Тонзиллярные лимфоузлы до 4-5 см., плотные, болезненные. Отек подкожной клетчатки до середины шеи справа и до ключицы - слева. Тоны сердца приглушены. Ваш диагноз:
1. Дифтерия ротоглотки токсическая I степени
2. +Дифтерия ротоглотки токсическая 2 степени
3. Дифтерия ротоглотки токсическая 3 степени
4. Дифтерия ротоглотки гипертоксическая
5. Дифтерия ротоглотки эдематозная форма
130. Участковый врач пришел по вызову к 2-х летнему ребенку. Ребенок посещает детский сад, болен 2-й день. Повысилась Т до 37,2 град. Сначала появилась необильная мелкая пятнисто-папулезная сыпь на лице и шее. На второй день сыпь распространилась по туловищу, на третий - на конечностях. Поставьте диагноз:
1. +Корь
2. Псевдотуберкулез
3. Скарлатина
4. Краснуха
5. Ветряная оспа
Псевдофурункулез Пузырчатка новорожденных Стрептококковое импетиго Везикулопустулез Буллезное импетиго
129. Ребенку 8 лет. Заболел остро с повышения Т до 38,50 -390С, выраженной боли в горле, головной боли, рвоты, слабости. Состояние тяжелое, бледен. Гиперемия слизистой ротоглотки застойная, миндалины III степени, покрыты сплошными, серого цвета налетами, переходящими на дужки, мягкое небо, не снимаются. Отек слизистой ротоглотки выраженный. Тонзиллярные лимфоузлы до 4-5 см., плотные, болезненные. Отек подкожной клетчатки до середины шеи справа и до ключицы - слева. Тоны сердца приглушены. Ваш диагноз:
1. Дифтерия ротоглотки токсическая I степени
2. +Дифтерия ротоглотки токсическая 2 степени
3. Дифтерия ротоглотки токсическая 3 степени
4. Дифтерия ротоглотки гипертоксическая
5. Дифтерия ротоглотки эдематозная форма
130. Участковый врач пришел по вызову к 2-х летнему ребенку. Ребенок посещает детский сад, болен 2-й день. Повысилась Т до 37,2 град. Сначала появилась необильная мелкая пятнисто-папулезная сыпь на лице и шее. На второй день сыпь распространилась по туловищу, на третий - на конечностях. Поставьте диагноз:
1. +Корь
2. Псевдотуберкулез
3. Скарлатина
4. Краснуха
5. Ветряная оспа
| |||||||
Дата добавления: 2019-07-15; просмотров: 328; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
