Этиология и патогенез остронефритического синдрома. Механизмы формирования основных проявлений остронефритического синдрома .
Нефритический синдром - это воспаление клубочков почек с признаками азотемии, то есть снижении клубочковой фильтрации, при выраженной протеинурии, гематурии и задержкой в организме солей и жидкости с последующим развитием артериальной гипертёнзии. Нефритический синдром - это не болезнь и не диагноз, это совокупность симптомов, похожих на нефрит, чаще острый.
Этиология
В модели развития нефритического синдрома, практически всегда присутствует постстрептококковый или любой другой формы нефрит. При чём, из всех стрептококков, только В-гемолитический стрептококк может стать причиной развития нефритического синдрома. Обычно синдром, даже острый, начинает развиваться постепенно и, как правило незаметно, на каком-то этапе нефрита и только под действием каких-то внешних факторов, например переохлаждение, стрептококковая ангина и так далее, начинает бурно проявляться. Такое начало нефритического синдрома называют острым, так как симптомы возникают внезапно, но следует понимать, что сам процесс развития наступил наверняка намного раньше. В некоторых случаях процесс нарастает постепенно и тогда речь идёт об подостром нефритическом синдроме. Если симптомы то проявляются, то исчезают с различным интервалом времени, обычно в несколько месяцев и даже каждые полгода, то такой нефритический синдром принято считать хроническим рецидивирующим.
Второй причиной развития нефритического синдрома могут различные аутоиммунные заболевания, например системная красная волчанка, васкулит и так далее. Нефритический синдром развивается в следствии накопления на базальной мембране клеток клубочков комплемента.
Усиленная экскреция ионов водорода или токсический фактор неинфекционного характера также может стать причиной образования нефритического синдрома.
|
|
|
· Вирусные: инфекционный мононуклеоз, гепатит В, вирусы Коксаки, ветряная оспа, эпидемический паротит, ЕСНО и прочие.
· Бактериальные: сепсис, брюшной тиф, эндокардит, пневмококковая или менингококковая инфекции и так далее.
· Постстрептококковый и непостстрептококковый гломерулонефрит.
· Другие виды постинфекционного гломерулонефита, когда синдром развивается на фоне уже имеющейся инфекции. Диагностика нефрита в данном случае намного сложнее, так как различные поражения почек и системные проявления часто имитируют совсем другие заболевания, например узелковый полиартериит или красную системную волчанку.
· Аутоиммунные системные заболевания: болезнь Шёнлайна-Геноха, системная красная волчанка, васкулиты, лёгочно-почечный наследственный синдром и прочие.
|
|
|
· Первичные болезни почек: мезангиокапиллярный или мезангиопролиферативный гломерулонефриты, болезнь Берже и так далее.
· Смешанные причины: облучение, синдром Гиена-Барре, введение вакцин и сывороток и прочие.
Патогенез
Модель острого нефритического синдрома - постстрептококковый гломерулонефрит. Необходимо наличие очага инфекции (верхние дыхательные пути, кожа, среднее ухо), вызванной бета-гемолитическим стрептококком группы А (штаммы 1, 4, 12, 29). Против Аг стрептококка (например, М-протеина клеточной стенки) вырабатываются AT, комплексы Аг-АТ откладываются в стенках капилляров клубочков, активируя систему комплемента, и приводят к иммунному воспалению и повреждению ткани почки.
Этиология и патогенез острой почечной недостаточности (ОПН). Механизмы формирования основных проявлений ОПН.
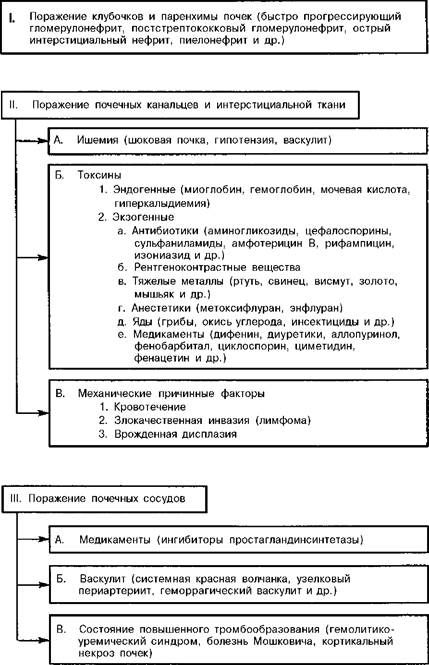
Этиология: Если проанализировать все указанные этиологические факторы ОПН, то
можно выделить следующие основные группы:
1. Расстройства системного артериального давления (шок).
2. Итоксикации.
3. Инфекции.
4. Тромбоз почечных артерий.
5. Обструкция мочевыводящих путей.
6. Обезвоживание.
7. Недостаточность ряда органов.
Патогенез:
: 
Синдром ОПН характеризуется следующими клинико-лабораторными
|
|
|
признаками:
1. Олиго- или анурия.-редставляет собой уменьшение или полное прекра-
щение выделения мочи. Во многом это связано со снижением почечного крово-
тока до 20-30 % нормального уровня, что ведет к резкому снижению эффектив-
ного фильтрационного давления. Особенно большое значение придают дли-
тельному рефлекторному спазму сосудов, связанному с активацией САС и сис-
темы ренин-ангиотензин. Немаловажное значение принадлежит рефлекторному
увеличению секреции АДГ и, следовательно, усилению реабсорбции воды в
дистальных отделах нефрона. Показана также роль закупорки канальцев кле-
точным детритом и цилиндрами, тромбами. Об этом свидетельствует увеличе-
ние в канальцах количества продуктов деградации фибрин-фибриногена.
при действии большинства этиологических факторов ОПН
часть нефронов остаются непораженными, поэтому более часто при ОПН встре-
чаются олигурия, нежели анурия.
2. Гиперазотемия.- Вследствие нарушения экскреторной функции по-
чек в крови увеличивается количество продуктов остаточного азота. Считают,
что за счет накопления токсического гуанидина, метилмочевины, фенолов воз-
можно токсическое действие этих продуктов, хотя они и не определяют фор-
|
|
|
мирующуюся картину уремии (мочекровия), которая в большей степени связы-
вается с расстройствами водно-электролитного и кислотно-основного Равнове-
сия. Тем более что нет прямого соответствия между выраженностью гиперазо-
темии и степенью интоксикации.
3. Нарушение водно-электролитного баланса.-
возникают в связи с нарушением выделительной функции почек и продолжаю-
щимся образованием воды в ходе метаболических процессов.
В период олиго-анурии в ходе метаболизма в организме накапливается
вода с развитием гипергидратации. Причем образуется дополнительно до 8.5 л
эндогенной воды.
Хотя количество электролитов в целом в организме нарастает, однако
концентрации ионов натрия, хлора, кальция в крови уменьшаются. Это связано,
с одной стороны, с более быстрым нарастанием количества воды и эффектом
разбавления. в связи с тем, что накапливается мочевина
осмотическое давление плазмы повышается. В связи с уменьшением натрия и
развитием гипотензии у больных понижается мышечный тонус, развивается
анорексия и даже рвота.При гиперкалиемии со стороны сердца отмечается нарушение проводимости, блокада, экстрасистолия.
4. Ацидоз.- Почки в норме выполняют важную физиологическую роль в
регуляции кислотно-основного равновесия за счет секреции 80-90 % ионов во-
дорода в проксимальном и 10-15 % в дистальном отделе нефрона. Так как при ОПН эта функция нарушается, то следует ожидать, что как при олигурии , так и особенно анурии возможен сдвиг рН в сторону ацидоза. Некомпенсированная форма будет наблюдаться при несостоятельности буферных, дыхательных и клеточных механизмов компенсации. Со стороны дыхания будет
наблюдаться одышка, развитие которой свидетельствует о компенсаторных
процессах со стороны дыхания.
За счет гиперазотемии, расстройств водно-электролитного обмена и аци
доза формируется сложный симптомокомплекс, который получил название уре-
мии, для которого характерны не только признаки тяжелого нарушения функ-
ции почек, но изменения крови и расстройства функции органов и систем.
5. Анемия. имеет сложный генез и обусловлена при ОПН следующим воз-
можными факторами: гемолизом, кровопотерей, подавлением эритропоэза,
уменьшением длительности жизни эритроцитов, а также гипергидратацией.
Анемия может быть очень значительной и достигает максимальной выраженно-
сти к начальной стадии восстановления диуреза.
При благоприятном течении и при лечении через 5-10 дней начинается
восстановление диуреза с развитием даже полиурии. Однако, например, при
шоке полное восстановление функции почек наблюдается только через 10-12
месяцев.
Дата добавления: 2018-11-24; просмотров: 307; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
